Talzenna капсули 0,25 мг Fl 30 шт
Talzenna Kaps 0.25 mg Fl 30 Stk
-
317907.39 RUB
При оплате криптовалютой:
Ваша прибыль 31790.74 RUB / 372.15 USDT
Опис
Was ist Talzenna und wann wird es angewendet?
Auf Verschreibung des Arztes oder der Ärztin.
Talzenna ist ein Arzneimittel gegen Krebs, das den Wirkstoff Talazoparib enthält. Talazoparib wirkt, indem es ein Enzym namens PARP (Poly[Adenosindiphosphat-Ribose]-Polymerase) hemmt. Dieses Enzym spielt bei verschiedenen Abläufen (z.B. bei der Reparatur) rund um das Erbgut (DNA) in den Körperzellen eine Rolle. Seine Hemmung kann das Absterben von Krebszellen bei Patienten mit Mutationen (Veränderungen) in bestimmten Genen mit der Bezeichnung «BRCA» (Brustkrebsgen) auslösen.
Talzenna wird zur Behandlung von fortgeschrittenem Brustkrebs mit fehlenden vermehrten Zelloberflächeneiweissen (HER2-negativ) bei Patienten mit vererbbarer BRCA-Mutation eingesetzt. Der Brustkrebs muss davor bereits mit einem anderen gegen den Tumor gerichteten Arzneimittel (Chemotherapie) behandelt worden sein. Falls es sich um einen hormonabhängigen Brustkrebs handelt, muss zuvor mit einer Hormontherapie behandelt worden sein, ausser eine solche Therapie wurde als ungeeignet angesehen.
Es wird ein Test durchgeführt, um festzustellen, ob Ihr Krebs die BRCA-Mutation aufweist.
Wann darf Talzenna nicht eingenommen werden?
Bei Überempfindlichkeit gegenüber Talazoparib oder einem der in Talzenna enthaltenen Hilfsstoffe (siehe «Was ist in Talzenna enthalten?»).
Während Sie ein Kind stillen (siehe «Darf Talzenna während einer Schwangerschaft oder in der Stillzeit eingenommen werden?»).
Wann ist bei der Einnahme von Talzenna Vorsicht geboten?
Talzenna wird Ihnen durch einen Arzt bzw. eine Ärztin mit Erfahrung in der Krebsbehandlung verschrieben. Folgen Sie sorgfältig allen Anweisungen des Arztes bzw. der Ärztin.
Besondere Vorsicht ist in folgenden Fällen geboten:
- Blutbild: Talzenna kann Ihre Blutwerte verändern (z.B. verminderte Anzahl der weissen Blutkörperchen [Neutropenie], roten Blutkörperchen [Anämie], Blutplättchen [Thrombozytopenie]). Informieren Sie bei folgenden Anzeichen umgehend Ihren Arzt bzw. Ihre Ärztin:
Anämie: Kurzatmigkeit, starke Müdigkeit, blasse Haut oder schneller Herzschlag.
Neutropenie: Fieber und/oder Entzündungen (Infektionen).
Thrombozytopenie: Blaue Flecken oder Blutungen, die bei Verletzungen länger andauern als gewöhnlich.
Ihr Arzt bzw. Ihre Ärztin wird regelmässig Ihre Blutwerte überprüfen. Je nach Befund muss eventuell die Behandlung mit Talzenna angepasst, unterbrochen oder abgesetzt werden. - Myelodysplastisches Syndrom/akute myeloische Leukämie: In gelegentlichen Fällen kann eine niedrige Anzahl an Blutkörperchen ein Anzeichen für ein ernsteres Problem mit dem Knochenmark sein, wie z.B. «myelodysplastisches Syndrom» (MDS) oder «akute myeloische Leukämie» (AML). Ihr Arzt bzw. Ihre Ärztin wird gegebenenfalls Ihr Knochenmark untersuchen, um zu prüfen, ob diese Probleme vorliegen.
Wechselwirkungen mit anderen Arzneimitteln
Bei gleichzeitiger Anwendung von Talzenna und anderen Arzneimitteln kann es zu einer Verstärkung oder Abschwächung der Wirkungen (erwünschte und unerwünschte) von Talzenna oder der anderen Arzneimittel kommen. Zu diesen Arzneimitteln gehören zum Beispiel:
- Antibiotika (wie Clarithromycin, Erythromycin),
- Arzneimittel gegen Pilzinfektionen (wie Itraconazol, Ketoconazol),
- Arzneimittel gegen HIV-Infektion/AIDS (wie Lopinavir, Cobicistat, Darunavir, Indinavir*, Ritonavir, Saquinavir, Telaprevir* und Tipranavir),
- Arzneimittel gegen Epilepsie (wie Carbamazepin),
- Arzneimittel zur Behandlung von Tuberkulose (wie Rifampin*),
- Arzneimittel zur Behandlung von Herzproblemen (wie Chinidin*, Amiodaron, Carvedilol, Propafenon, Ranolazin, Verapamil, Dronedaron),
- Cyclosporin, ein Arzneimittel zur Verhinderung von Abstossungen nach Organtransplantationen,
- Lapatinib, ein Arzneimittel zur Behandlung von bestimmten Arten von Brustkrebs,
- Curcumin (ein Hilfsstoff rezeptfreier Arzneimittel, in Currypulver enthalten),
- Johanniskraut (Hypericum perforatum, ein pflanzliches Präparat, das zur Behandlung leichter Depressionen und Angstzustände angewendet wird).
[* diese Arzneimittel sind in der Schweiz nicht zugelassen].
Teilen Sie Ihrem Arzt bzw. Ihrer Ärztin mit, wenn Sie andere Arzneimittel anwenden, kürzlich andere Arzneimittel eingenommen haben oder beabsichtigen, welche einzunehmen. Er/Sie wird entscheiden, ob Sie diese zusammen mit Talzenna verwenden dürfen oder ob Sie eventuell auf ein anderes Arzneimittel ausweichen müssen.
Einnahme von Talzenna mit Mahlzeiten und Getränken
Talzenna kann mit oder ohne Mahlzeit eingenommen werden.
Vermeiden Sie während der Einnahme von Talzenna den Verzehr von Curcumin (häufiger Inhaltsstoff in Currypulver), da es die Nebenwirkungen von Talzenna verstärken kann.
Verkehrstüchtigkeit und Bedienen von Maschinen
Da Talzenna Nebenwirkungen wie Schwindel, Schwäche oder Müdigkeit verursachen kann, ist beim Lenken von Fahrzeugen und Bedienen von Maschinen Vorsicht geboten.
Informieren Sie Ihren Arzt, Apotheker bzw. Ihre Ärztin, Apothekerin, wenn Sie
- an anderen Krankheiten leiden,
- Allergien haben oder
- andere Arzneimittel (auch selbst gekaufte!) einnehmen oder äusserlich anwenden!
Darf Talzenna während einer Schwangerschaft oder in der Stillzeit eingenommen werden?
Talzenna sollte während der Schwangerschaft grundsätzlich nicht eingenommen werden. Informieren Sie vor Beginn der Behandlung Ihren Arzt oder Ihre Ärztin, wenn Sie oder Ihre Partnerin schwanger sind oder es werden möchten.
Patientinnen im gebärfähigen Alter müssen während der Behandlung und während mindestens 7 Monaten nach Therapieende eine sehr sichere Empfängnisverhütung anwenden (z.B. Doppelte-Empfängnisverhütung). Der Arzt bzw. die Ärztin wird Sie über die für Sie geeigneten Methoden beraten.
Männliche Patienten mit Partnerinnen, die schwanger oder gebärfähig sind, müssen während der Behandlungen und mindestens 4 Monate nach Therapieende ein Kondom verwenden (auch nach einer Vasektomie) und dürfen keinen Samen spenden.
Tritt während der Behandlung mit Talzenna eine Schwangerschaft bei einer Patientin oder bei einer Partnerin eines Patienten ein, ist der Arzt bzw. die Ärztin umgehend zu informieren.
Talzenna kann die Fortpflanzungsfähigkeit bei Frauen und Männern beeinträchtigen.
Während der Behandlung mit Talzenna darf nicht gestillt werden. Es ist nicht bekannt, ob Talzenna in die Muttermilch übergeht.
Wie verwenden Sie Talzenna?
Folgen Sie bitte sorgfältig den Anweisungen Ihres Arztes bzw. Ihrer Ärztin. Er bzw. sie begleitet Ihre Behandlung und überprüft den Erfolg und die Verträglichkeit der Therapie. Er bzw. sie entscheidet über die Dauer der Behandlung mit Talzenna, über eine allfällige Dosisanpassung oder über eine vorübergehende Unterbrechung der Behandlung.
Die Kapseln können mit oder ohne Nahrung (keine Currygerichte) eingenommen werden. Vor der Einnahme soll man sich vergewissern, dass die Kapseln unbeschädigt sind. Sie dürfen weder gelutscht, zerbissen, gekaut noch geöffnet werden.
Die übliche Dosierung ist eine Kapsel zu 1 mg einmal täglich.
Falls nötig, kann Ihr Arzt oder Ihre Ärztin die Ihnen verschriebene Dosis auf 0.75 mg (Einnahme als drei 0.25 mg-Kapseln), 0.5 mg (Einnahme als zwei 0.25 mg-Kapseln) oder 0.25 mg einmal täglich senken.
Wenn Sie eine grössere Menge Talzenna eingenommen haben, als Sie sollten
Wenden Sie sich umgehend an Ihren Arzt bzw. Ihre Ärztin oder an das nächstgelegene Krankenhaus. Sie benötigen möglicherweise dringend medizinische Betreuung.
Nehmen Sie die Packung und diese Packungsbeilage mit, damit der Arzt bzw. die Ärztin weiss, was Sie eingenommen haben.
Wenn Sie vergessen haben, Talzenna einzunehmen, oder nach der Einnahme erbrechen müssen
Falls Sie eine Einnahme vergessen haben oder nach der Einnahme erbrechen müssen, holen Sie die Dosis nicht nach, sondern nehmen Sie am nächsten Tag wie gewohnt die übliche Dosis ein.
Es ist wichtig, dass Sie Talzenna einnehmen, solange Ihr Arzt bzw. Ihre Ärztin es Ihnen verschreibt. Ändern Sie nicht von sich aus die verschriebene Dosierung. Wenn Sie glauben, das Arzneimittel wirke zu schwach oder zu stark, so sprechen Sie mit Ihrem Arzt oder Apotheker bzw. Ihrer Ärztin oder Apothekerin.
Anwendung bei Kindern und Jugendlichen
Da die Anwendung und Sicherheit von Talzenna bei Kindern und Jugendlichen unter 18 Jahren nicht geprüft worden ist, soll es in dieser Altersgruppe nicht angewendet werden.
Welche Nebenwirkungen kann Talzenna haben?
Folgende Nebenwirkungen können bei der Einnahme von Talzenna auftreten (siehe auch «Wann ist bei der Einnahme von Talzenna Vorsicht geboten?»):
Sehr häufig (betrifft mehr als einen von 10 Anwendern)
Verminderung der weissen und roten Blutkörperchen sowie der Blutplättchen (siehe «Wann ist bei der Einnahme von Talzenna Vorsicht geboten?»), verminderter Appetit, Kopfschmerzen, Schwindelgefühl, Geschmacksveränderung, Übelkeit, Erbrechen, Durchfall, Bauchschmerzen, Haarausfall, Müdigkeit.
Häufig (betrifft 1 bis 10 von 100 Anwendern)
Verdauungsbeschwerden, Entzündungen des Mundes.
Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt, Apotheker bzw. Ihre Ärztin, Apothekerin. Dies gilt insbesondere auch für Nebenwirkungen, die nicht in dieser Packungsbeilage angegeben sind.
Was ist ferner zu beachten?
Das Arzneimittel darf nur bis zu dem auf dem Behälter mit «EXP» bezeichneten Datum verwendet werden. Bringen Sie nicht verwendete oder beschädigte Talzenna Kapseln Ihrem Arzt oder Apotheker bzw. Ihrer Ärztin oder Apothekerin zur fachgerechten Entsorgung zurück.
Lagerungshinweis
Nicht über 30 °C und ausser Reichweite von Kindern aufbewahren.
Weitere Hinweise
Weitere Auskünfte erteilt Ihnen Ihr Arzt, Apotheker bzw. Ihre Ärztin, Apothekerin. Diese Personen verfügen über die ausführliche Fachinformation.
Was ist in Talzenna enthalten?
Die Kapseln zu 0.25 mg sind elfenbeinfarben und weiss, und haben einen schwarzen Aufdruck («Pfizer»/«TLZ 0.25»).
Die Kapseln zu 1 mg sind hellrot und weiss und haben einen schwarzen Aufdruck («Pfizer»/«TLZ 1»).
Wirkstoffe
1 Kapsel zu 0.25 mg enthält Talazoparibtosylat entsprechend 0.25 mg Talazoparib.
1 Kapsel zu 1 mg enthält Talazoparibtosylat entsprechend 1 mg Talazoparib.
Hilfsstoffe
Kapseln zu 0.25 mg: silifizierte mikrokristalline Cellulose, Hypromellose, Titandioxid, Eisenoxid gelb, Schellack, Propylenglykol, Ammoniakwasser, Eisenoxid schwarz und Kaliumhydroxid.
Kapseln zu 1 mg: silifizierte mikrokristalline Cellulose, Hypromellose, Titandioxid, Eisenoxid gelb, Eisenoxid rot, Schellack, Propylenglykol, Ammoniakwasser, Eisenoxid schwarz und Kaliumhydroxid.
Zulassungsnummer
67141 (Swissmedic).
Wo erhalten Sie Talzenna? Welche Packungen sind erhältlich?
In Apotheken gegen ärztliche Verschreibung, die nur zum einmaligen Bezug berechtigt.
Talzenna 0.25 mg: 30 Kapseln.
Talzenna 1 mg: 30 Kapseln.
Zulassungsinhaberin
Pfizer AG, Zürich
Diese Packungsbeilage wurde im Dezember 2019 letztmals durch die Arzneimittelbehörde (Swissmedic) geprüft.
PIL V004
Qu’est-ce que Talzenna et quand doit-il être utilisé?
Sur prescription du médecin.
Talzenna est un médicament contre le cancer qui contient le principe actif talazoparib. Le talazoparib agit en inhibant une enzyme appelée PARP (poly[adénosine diphosphate ribose] polymérase). Cette enzyme joue un rôle dans divers processus (p.ex. la réparation) autour du matériel génétique (ADN) dans les cellules de l'organisme. Son inhibition peut déclencher la mort des cellules cancéreuses chez les patients présentant des mutations (changements) de certains gènes appelés «BRCA» (gène du cancer du sein).
Talzenna est utilisé pour traiter le cancer du sein avancé en l'absence d'une augmentation des protéines de surface cellulaire (HER2-négatif) chez les patients présentant une mutation héréditaire du gène BRCA. Le cancer du sein doit déjà avoir été traité avec un autre médicament antitumoral (chimiothérapie). Si le cancer du sein est hormono-dépendant, il doit avoir déjà été traité par hormonothérapie, à moins qu'une telle thérapie ne soit jugée inappropriée.
Un test sera effectué pour déterminer si votre cancer est lié à la mutation BRCA.
Quand Talzenna ne doit-il pas être utilisé?
En cas d'hypersensibilité au talazoparib ou à l'un des excipients contenus dans Talzenna (voir «Que contient Talzenna?»)
Lorsque vous allaitez (voir «Talzenna peut-il être utilisé pendant la grossesse ou l'allaitement?»).
Quelles sont les précautions à observer lors de l’utilisation de Talzenna?
Talzenna vous est prescrit par un médecin spécialisé dans le traitement du cancer. Veuillez suivre méticuleusement toutes les instructions du médecin.
Il convient d'être particulièrement prudent dans les cas suivants:
- Hémogramme: Talzenna peut modifier votre formule sanguine (p.ex. diminution du nombre de globules blancs [neutropénie], globules rouges [anémie], plaquettes [thrombopénie]). Informez immédiatement votre médecin si vous remarquez l'un des symptômes suivants:
Anémie: Essoufflement, fatigue importante, peau pâle ou rythme cardiaque rapide.
Neutropénie: Fièvre et/ou inflammations (infections).
Thrombopénie: Bleus ou saignements qui durent plus longtemps que d'habitude en cas de blessure.
Votre médecin contrôlera régulièrement votre formule sanguine. Selon les résultats, le traitement par Talzenna pourra être adapté ou interrompu, de façon temporaire ou définitive. - Syndrome myélodysplasique/leucémie aiguë myéloïde: Dans certains cas, un faible nombre de cellules sanguines peut être un signe de problèmes plus graves touchant la moelle osseuse, par ex. comme un «syndrome myélodysplasique» (SMD) ou la «leucémie aiguë myéloïde» (LAM). Si nécessaire, votre médecin procédera à un examen de votre moelle osseuse pour rechercher ces problèmes.
Interactions avec d'autres médicaments
L'utilisation simultanée de Talzenna et d'autres médicaments peut augmenter ou diminuer les effets (désirables et indésirables) de Talzenna ou des autres médicaments. Ces médicaments sont notamment:
- les antibiotiques (comme la clarithromycine, l'érythromycine),
- les médicaments contre les infections fongiques (comme l'itraconazole, le kétoconazole),
- les médicaments contre l'infection par le VIH/SIDA (tels que le lopinavir, le cobicistat, le darunavir, l'indinavir*, le ritonavir, le saquinavir, le télaprevir* et le tipranavir),
- les médicaments contre l'épilepsie (comme la carbamazépine),
- les médicaments pour le traitement de la tuberculose (comme la rifampicine*),
- les médicaments pour le traitement des problèmes cardiaques (comme la quinidine*, l'amiodarone, le carvédilol, la propafénone, la ranolazine, le vérapamil, la dronédarone),
- la cyclosporine, un médicament pour prévenir le rejet après une greffe d'organe,
- le lapatinib, un médicament utilisé pour traiter certains types de cancer du sein,
- la curcumine (un excipient de médicament en vente libre, contenu dans la poudre de curry),
- le millepertuis (Hypericum perforatum, une préparation à base de plantes utilisée pour traiter la dépression et l'anxiété légères).
[* ces médicaments ne sont pas autorisés en Suisse].
Veuillez informer votre médecin si vous utilisez d'autres médicaments, si vous avez récemment pris d'autres médicaments ou si vous avez l'intention d'en prendre. Il décidera si vous pouvez les utiliser avec Talzenna ou si vous devez passer à un autre médicament.
Prise de Talzenna avec de la nourriture et des boissons
Talzenna peut être pris pendant ou hors des repas.
Evitez la curcumine (un ingrédient courant dans la poudre de curry) pendant que vous prenez Talzenna, car elle peut augmenter les effets secondaires de Talzenna.
Aptitude à la conduite et l'utilisation de machines
Comme Talzenna peut provoquer des effets indésirables tels que des vertiges, de la faiblesse ou de la fatigue, la prudence est de mise lorsque vous conduisez un véhicule ou utilisez une machine.
Veuillez informer votre médecin ou votre pharmacien si
- vous souffrez d'une autre maladie,
- vous êtes allergique ou
- vous prenez d'autres médicaments à usage interne ou externe (même en automédication!)
Talzenna peut-il être utilisé pendant la grossesse ou l’allaitement?
Talzenna ne doit pas être pris pendant la grossesse. Informez votre médecin avant le début du traitement si vous ou votre partenaire êtes enceinte ou souhaitez le devenir.
Les patientes en âge de procréer doivent utiliser une contraception très fiable pendant le traitement et pendant au moins 7 mois après la fin du traitement (p.ex. double contraception). Votre médecin vous conseillera sur les méthodes appropriées dans votre situation.
Les patients de sexe masculin dont la partenaire est enceinte ou en âge de procréer doivent utiliser un préservatif pendant le traitement et au moins 4 mois après la fin du traitement (même après une vasectomie) et ne doivent pas faire don de leur sperme.
Si une patiente ou une partenaire devient enceinte pendant le traitement par Talzenna, il convient d'en informer le médecin immédiatement.
Talzenna peut altérer la fertilité chez les femmes et chez les hommes.
Il y a lieu de renoncer à l'allaitement pendant le traitement par Talzenna. On ignore si Talzenna passe dans le lait maternel.
Comment utiliser Talzenna?
Veuillez suivre méticuleusement les instructions du médecin. Il vous accompagne dans votre traitement et en contrôle le succès et la tolérance. Il décide de la durée du traitement par Talzenna, de l'ajustement posologique éventuel ou de l'interruption temporaire du traitement.
Les gélules peuvent être prises avec ou sans nourriture (renoncez aux plats contenant du curry). Avant de prendre les gélules, assurez-vous qu'elles sont intactes. Elles ne doivent pas être sucées, croquées, mâchées ni ouvertes.
La posologie habituelle est d'une gélule à 1 mg une fois par jour.
Si nécessaire, votre médecin peut réduire la dose qui vous est prescrite à 0.75 mg (prise de trois gélules de 0.25 mg), à 0.5 mg (prise de deux gélules de 0.25 mg) ou à 0.25 mg une fois par jour.
Si vous avez pris plus de Talzenna que vous n'auriez dû
Contactez immédiatement votre médecin ou l'hôpital le plus proche. Un traitement en urgence peut être nécessaire.
Apportez la boîte et cette notice, afin que le médecin sache ce que vous avez pris.
Si vous oubliez de prendre Talzenna ou si vous vomissez après la prise
Si vous oubliez une dose ou si vous vomissez, ne prenez pas de dose double pour compenser les gélules que vous avez oublié de prendre ou après avoir vomi, mais prenez la dose habituelle le lendemain comme prévu.
Il est important que vous preniez Talzenna aussi longtemps que votre médecin vous le prescrit. Ne changez pas de votre propre chef le dosage prescrit. Adressez-vous à votre médecin ou à votre pharmacien si vous estimez que l'efficacité du médicament est trop faible ou au contraire trop forte.
Utilisation chez les enfants et les adolescents
L'utilisation et la sécurité de Talzenna n'ayant pas été établies chez les enfants et les adolescents de moins de 18 ans, ce médicament ne doit pas être utilisé pour ce groupe d'âge.
Quels effets secondaires Talzenna peut-il provoquer?
Les effets indésirables suivants peuvent survenir lors de la prise de Talzenna (voir aussi «Quelles sont les précautions à observer lors de la prise de Talzenna?»)
Très fréquent (concerne plus d'un utilisateur sur 10)
Diminution du nombre de globules blancs et rouges ainsi que du taux de plaquettes (voir aussi «Quelles sont les précautions à observer lors de la prise de Talzenna?»), appétit diminué, maux de tête, sensations vertigineuses, altération du goût, nausées, vomissements, diarrhée, douleurs abdominales, perte des cheveux ou des poils, fatigue.
Fréquent (concerne 1 à 10 utilisateurs sur 100)
Troubles de la digestion, inflammation de la bouche
Si vous ressentez un quelconque effet indésirable, parlez-en à votre médecin ou à votre pharmacien. Ceci vaut en particulier pour les effets secondaires non mentionnés dans cette notice d'emballage.
À quoi faut-il encore faire attention?
Ce médicament ne doit pas être utilisé au-delà de la date figurant après la mention «EXP» sur le récipient. Rapportez les gélules de Talzenna non utilisées ou endommagées à votre médecin ou à votre pharmacien pour une élimination appropriée.
Remarques concernant le stockage
Ne pas conserver au-dessus de 30 °C et tenir hors de portée des enfants.
Remarques complémentaires
Pour de plus amples renseignements, consultez votre médecin ou votre pharmacien, qui disposent d'une information détaillée destinée aux professionnels.
Que contient Talzenna?
Les gélules à 0.25 mg sont ivoire et blanches et comportent une mention imprimée en noir («Pfizer»/«TLZ 0.25»).
Les gélules à 1 mg sont rouge clair et blanches et comportent une mention imprimée en noir («Pfizer»/«TLZ 1»).
Principes actifs
1 gélule à 0.25 mg contient du tosylate de talazoparib équivalant à 0.25 mg de talazoparib.
1 gélule à 1 mg contient du tosylate de talazoparib équivalant à 1 mg de talazoparib.
Excipients
Gélules à 0.25 mg: cellulose microcristalline silicifiée, hypromellose, dioxyde de titane, oxyde de fer jaune, gomme laque, propylène glycol, eau ammoniacale, oxyde de fer noir et hydroxyde de potassium.
Gélules à 1 mg: cellulose microcristalline silicifiée, hypromellose, dioxyde de titane, oxyde de fer jaune, oxyde de fer rouge, gomme laque, propylène glycol, eau ammoniacale, oxyde de fer noir et hydroxyde de potassium.
Numéro d’autorisation
67141 (Swissmedic).
Où obtenez-vous Talzenna? Quels sont les emballages à disposition sur le marché?
En pharmacie, seulement sur ordonnance médicale non renouvelable.
Talzenna 0.25 mg: 30 gélules.
Talzenna 1 mg: 30 gélules.
Titulaire de l’autorisation
Pfizer AG Zürich
Cette notice d'emballage a été vérifiée pour la dernière fois en décembre 2019 par l'autorité de contrôle des médicaments (Swissmedic).
PIL V004
Che cos’è Talzenna e quando si usa?
Su prescrizione medica.
Talzenna è un medicamento antitumorale contenente il principio attivo talazoparib. Talazoparib agisce bloccando un enzima chiamato PARP (poli [adenosina difosfato ribosio) polimerasi]. Questo enzima è coinvolto in diversi processi (ad es. di riparazione) che riguardano il patrimonio genetico (DNA) nelle cellule del corpo. La sua inibizione può causare la morte delle cellule tumorali nei pazienti che presentano mutazioni (cambiamenti) a carico di particolari geni chiamati «BRCA» (geni del cancro della mammella).
Talzenna è impiegato per il trattamento del cancro della mammella avanzato senza sovraespressione di proteine sulla superficie cellulare (HER2-negativo) in pazienti con mutazione ereditaria del gene BRCA. Il cancro della mammella deve essere già stato precedentemente trattato con un altro medicamento antitumorale (chemioterapia). Se il cancro della mammella è ormono-dipendente, il trattamento deve essere stato preceduto da una terapia ormonale, a meno che tale terapia non sia stata ritenuta inappropriata.
Sarà eseguito un test per stabilire se il suo tumore presenta una mutazione del gene BRCA.
Quando non si può assumere Talzenna?
In caso di ipersensibilità al talazoparib o a una qualsiasi delle sostanze ausiliarie contenute in Talzenna (cfr. «Cosa contiene Talzenna?»).
Durante l'allattamento (cfr. «Si può assumere Talzenna durante la gravidanza o l'allattamento?»).
Quando è richiesta prudenza nella somministrazione di Talzenna?
Talzenna le viene prescritto da un medico esperto nel trattamento del cancro. Segua attentamente tutte le indicazioni del medico.
È richiesta particolare prudenza nei seguenti casi:
- Quadro ematologico: Talzenna può alterare i suoi valori ematici (ad es. riducendo la conta di globuli bianchi [neutropenia], globuli rossi [anemia] e piastrine [trombocitopenia]). Informi immediatamente il suo medico se osserva questi segni:
Anemia: respiro affannoso, forte stanchezza, cute pallida o battito cardiaco accelerato.
Neutropenia: febbre e/o infiammazioni (infezioni).
Trombocitopenia: lividi o emorragie che durano più a lungo del normale in caso di lesioni.
Il suo medico controllerà regolarmente i suoi valori ematici. In base ai risultati delle analisi potrebbe essere necessario aggiustare oppure interrompere temporaneamente o definitivamente il trattamento con Talzenna. - Sindrome mielodisplastica/leucemia mieloide acuta: in casi non comuni, una bassa conta delle cellule del sangue può essere segno di un problema più serio a livello del midollo osseo, come ad es. una «sindrome mielodisplastica» (SMD) o una «leucemia mieloide acuta» (LMA). Il suo medico potrà decidere di sottoporla a un esame del midollo osseo per verificare l'eventuale presenza di questi problemi.
Interazioni con altri medicamenti
L'uso concomitante di Talzenna e altri medicamenti può causare il potenziamento o l'indebolimento degli effetti (desiderati e indesiderati) di Talzenna o degli altri medicamenti. Fanno parte di questi medicamenti, ad esempio:
- Antibiotici (come claritromicina, eritromicina),
- Medicamenti contro le infezioni micotiche (come itraconazolo, ketoconazolo),
- Medicamenti contro l'infezione da HIV/AIDS (come lopinavir, cobicistat, darunavir, indinavir*, ritonavir, saquinavir, telaprevir* e tipranavir),
- Medicamenti contro l'epilessia (come la carbamazepina),
- Medicamenti per il trattamento della tubercolosi (come la rifampicina*),
- Medicamenti per il trattamento di problemi cardiaci (come chinidina*, amiodarone, carvedilolo, propafenone, ranolazina, verapamil, dronedarone),
- Ciclosporina, un medicamento per prevenire il rigetto a seguito di un trapianto di organi,
- Lapatinib, un medicamento per il trattamento di particolari tipi di cancro della mammella,
- Curcumina (una sostanza ausiliaria contenuta in alcuni medicamenti senza prescrizione e nel curry),
- Erba di San Giovanni (Hypericum perforatum, un preparato vegetale usato per il trattamento di depressioni e stati di ansia di lieve entità).
[* questi medicamenti non sono omologati in Svizzera].
Informi il suo medico se sta assumendo, ha recentemente assunto o potrebbe assumere qualsiasi altro medicamento. Questi deciderà se potrà utilizzarlo insieme a Talzenna o piuttosto passare a un altro medicamento.
Assunzione di Talzenna con cibi e bevande
Talzenna può essere assunto con o senza cibo.
Eviti il consumo di curcumina (ingrediente comunemente presente nel curry) mentre assume Talzenna, in quanto può potenziare gli effetti collaterali di Talzenna.
Capacità di condurre un veicolo e di utilizzare macchine
Poiché Talzenna può provocare effetti indesiderati come stordimento mentale, debolezza o stanchezza, è richiesta prudenza nel guidare veicoli e nell'utilizzare macchine.
Informi il suo medico o il suo farmacista, se
- soffre di altre malattie
- soffre di allergie
- assume o applica esternamente altri medicamenti (anche se acquistati di sua iniziativa).
Si può assumere Talzenna durante la gravidanza o l’allattamento?
In linea generale Talzenna non deve essere assunto durante la gravidanza. Prima dell'inizio del trattamento, informi il suo medico nel caso in cui lei o la sua partner fosse incinta o desiderasse una gravidanza.
Le pazienti in età fertile devono utilizzare un metodo contraccettivo sicuro (ad es. doppia contraccezione) durante il trattamento e per almeno 7 mesi dopo la fine della terapia. Il medico la consiglierà sui metodi adatti al suo caso.
I pazienti di sesso maschile con partner in gravidanza o in età fertile devono utilizzare il preservativo durante il trattamento e per almeno 4 mesi dopo la fine della terapia (anche se vasectomizzati) e devono astenersi dalla donazione di sperma.
Se una paziente o la partner di un paziente resta incinta durante il trattamento con Talzenna, è necessario informare immediatamente il medico.
Talzenna può compromettere la fertilità nell'uomo e nella donna.
Durante il trattamento con Talzenna non si deve allattare. Non è noto se Talzenna possa passare nel latte materno.
Come usare Talzenna?
Segua attentamente le indicazioni del suo medico. Questi seguirà il suo trattamento e monitorerà l'efficacia e la tollerabilità della terapia. Deciderà la durata del trattamento con Talzenna, gli eventuali aggiustamenti della dose o l'interruzione temporanea del trattamento.
Le capsule possono essere assunte con o senza cibo (evitare i piatti a base di curry). Prima dell'assunzione, accertarsi che le capsule non siano danneggiate. Non succhiare, mordere, masticare o aprire le capsule.
La posologia abituale è di una capsula da 1 mg una volta al giorno.
Se necessario, il medico potrà ridurre la dose che le è stata prescritta a 0.75 mg (da assumere come tre capsule da 0.25 mg), 0.50 mg (da assumere come due capsule da 0.25 mg) o 0.25 mg una volta al giorno.
Se ha assunto più Talzenna di quanto avrebbe dovuto
Si rivolga immediatamente al suo medico o all'ospedale più vicino. Potrebbe avere bisogno di cure mediche urgenti.
Porti con sé la confezione e questo foglietto illustrativo, in modo che il medico sappia che cosa ha assunto.
Se ha dimenticato di assumere Talzenna o vomita dopo l'assunzione
Se ha dimenticato una dose o vomita dopo l'assunzione, non assuma una nuova dose, ma assuma la dose abituale il giorno dopo, come al solito.
È importante che assuma Talzenna finché il medico le dice di farlo. Non modifichi di propria iniziativa la posologia prescritta. Se ritiene che l'azione del medicamento sia troppo debole o troppo forte, ne parli al suo medico o al suo farmacista.
Uso nei bambini e negli adolescenti
Poiché l'uso e la sicurezza di Talzenna nei bambini e negli adolescenti sotto i 18 anni non sono stati esaminati, il medicamento non deve essere utilizzato in questa fascia di età.
Quali effetti collaterali può avere Talzenna?
Con l'assunzione di Talzenna possono manifestarsi i seguenti effetti collaterali (cfr. anche «Quando è richiesta prudenza nella somministrazione di Talzenna?»):
Molto comune (riguarda più di 1 utilizzatore su 10)
Riduzione dei globuli bianchi e rossi come pure delle piastrine (cfr. «Quando è richiesta prudenza nella somministrazione di Talzenna?»), appetito ridotto, mal di testa, capogiro, gusto alterato, nausea, vomito, diarrea, mal di pancia, perdita di capelli, stanchezza.
Comune (riguarda da 1 a 10 utilizzatori su 100)
Disturbi digestivi, infiammazioni della bocca.
Se osserva effetti collaterali, si rivolga al suo medico o al suo farmacista, soprattutto se si tratta di effetti collaterali non descritti in questo foglietto illustrativo.
Di che altro occorre tener conto?
Il medicamento non dev'essere utilizzato oltre la data indicata con «EXP» sul contenitore. Riporti le capsule di Talzenna inutilizzate o danneggiate al suo medico o al suo farmacista affinché siano smaltite correttamente.
Indicazioni per la conservazione
Non conservare a temperature superiori a 30 °C e tenere fuori dalla portata dei bambini.
Ulteriori indicazioni
Il suo medico e il farmacista, che sono in possesso di un'informazione professionale dettagliata, possono darle ulteriori informazioni.
Cosa contiene Talzenna?
Le capsule da 0.25 mg sono di colore avorio e bianco con impresso «Pfizer»/«TLZ 0.25» in nero.
Le capsule da 1 mg sono di colore rosso chiaro e bianco con impresso «Pfizer»/«TLZ 1 in nero.
Principi attivi
1 capsula da 0.25 mg contiene talazoparib tosilato equivalente a 0.25 mg di talazoparib.
1 capsula da 1 mg contiene talazoparib tosilato equivalente a 1 mg di talazoparib.
Sostanze ausiliarie
Capsule da 0.25 mg: cellulosa microcristallina silicizzata, ipromellosa, ossido di ferro giallo, gommalacca, propilene glicole, idrossido di ammonio, ossido di ferro nero e idrossido di potassio.
Capsule da 1 mg: cellulosa microcristallina silicizzata, ipromellosa, titanio diossido, ossido di ferro giallo, ossido di ferro rosso, gommalacca, propilene glicole, idrossido di ammonio, ossido di ferro nero e idrossido di potassio.
Numero dell’omologazione
67141 (Swissmedic).
Dove è ottenibile Talzenna? Quali confezioni sono disponibili?
In farmacia, dietro presentazione della prescrizione medica non rinnovabile.
Talzenna 0.25 mg: 30 capsule.
Talzenna 1 mg: 30 capsule.
Titolare dell’omologazione
Pfizer AG, Zürich
Questo foglietto illustrativo è stato controllato l'ultima volta nel dicembre 2019 dall'autorità competente in materia di medicamenti (Swissmedic).
PIL V004
Zusammensetzung
Wirkstoffe
Talazoparibum ut Talazoparibi tosilas.
Hilfsstoffe
Hartkapsel zu 0.25 mg: Cellulosum microcristallinum silificatum (sMCC), hypromellosum, titanii dioxidum , ferrum oxydatum flavum, lacca, propylenglycolum, ammonii hydroxidum, ferrum oxydatum nigrum, kalii hydroxidum.
Hartkapsel zu 1.0 mg: Cellulosum microcristallinum silificatum (sMCC), hypromellosum, titanii dioxidum , ferrum oxydatum flavum, ferrum oxydatum rubrum, lacca, propylenglycolum, ammonii hydroxidum, ferrum oxydatum nigrum, kalii hydroxidum.
Darreichungsform und Wirkstoffmenge pro Einheit
Hartkapsel.
Hartkapsel zu 0.25 mg: 1 Kapsel enthält 0.363 mg Talazoparibtosylat, entsprechend 0.25 mg Talazoparib freie Base. Elfenbeinfarbene und weisse Kapsel aus Hypromellose (HPMC), mit schwarzem Aufdruck «Pfizer» und «TLZ 0.25».
Hartkapsel zu 1.0 mg: 1 Kapsel enthält 1.453 mg Talazoparibtosylat, entsprechend 1 mg Talazoparib freie Base. Hellrote und weisse Kapsel aus Hypromellose (HPMC), mit schwarzem Aufdruck «Pfizer» und «TLZ 1».
Indikationen/Anwendungsmöglichkeiten
Talzenna ist indiziert zur Behandlung von erwachsenen Patienten mit lokal fortgeschrittenem oder metastasiertem humanen epidermalen Wachstumsfaktor-Rezeptor-2 (HER2)-negativem Mammakarzinom mit einer Keimbahn-BRCA-Mutation, die zuvor mit einem Anthracyclin und/oder einem Taxan (sofern nicht kontraindiziert) entweder in neoadjuvanter, adjuvanter oder lokal fortgeschrittener/metastasierter Situation behandelt wurden.
Patienten mit Hormonrezeptor (HR)-positivem Brustkrebs sollen unter angemessener vorangegangener endokriner Therapie eine Progression gezeigt haben, oder für eine endokrine Behandlung als ungeeignet angesehen werden.
Dosierung/Anwendung
Die Behandlung mit Talzenna sollte durch einen in der Anwendung von Arzneimitteln zur Krebstherapie erfahrenen Arzt eingeleitet und überwacht werden.
Patienten kommen für eine Behandlung mit Talzenna infrage, wenn sie eine bestätigte deletäre oder vermutete deletäre BRCA-Keimbahnmutation aufweisen (d.h. eine Mutation, welche die normale Genfunktion stört).
Die Untersuchung auf Mutationen der mit erblichem Brustkrebs assoziierten Gene BRCA1 und BRCA2 sollte durch erfahrene Laboratorien mithilfe einer validierten Testmethode durchgeführt werden.
Übliche Dosierung
Die empfohlene Dosis von Talzenna beträgt 1 mg einmal täglich. Die Patienten sind so lange zu behandeln, bis eine Krankheitsprogression oder eine inakzeptable Toxizität auftritt.
Dosisanpassung aufgrund unerwünschter Wirkungen/Interaktionen
Abhängig von der individuellen Sicherheit und Verträglichkeit wird eine Dosisanpassung von Talzenna oder eine Unterbrechung der Behandlung empfohlen (siehe Tabelle 2). Die empfohlenen Dosisreduzierungen sind in Tabelle 1 angegeben.
Tabelle 1. Empfohlene Dosisanpassung von Talzenna bei Toxizitäten
Dosisstufe | |
Empfohlene Dosis | 1 mg (eine 1 mg Kapsel) einmal täglich |
Erste Dosisreduktion | 0.75 mg (drei 0.25 mg Kapseln) einmal täglich |
Zweite Dosisreduktion | 0.5 mg (zwei 0.25 mg Kapseln) einmal täglich |
Dritte Dosisreduktion | 0.25 mg (eine 0.25 mg Kapsel) einmal täglich |
Vor Beginn der Behandlung mit Talzenna und während der Behandlung monatlich, sowie wenn klinisch indiziert, sollte ein grosses Blutbild erstellt werden (siehe Tabelle 2 und «Warnhinweise und Vorsichtsmassnahmen»).
Tabelle 2. Dosisanpassung und Verfahrensweise beim Auftreten unerwünschter Wirkungen
Unterbrechen der Talzenna-Gabe bis zu einer Erholung auf | Wiederaufnahme der Talzenna-Gabe | |
Hämoglobin <8 g/dl | ≥9 g/dl | Wiederaufnahme der Behandlung mit reduzierter Dosis. |
Thrombozytenzahl <50'000/μl | ≥75'000/μl | |
Neutrophilienzahl <1'000/μl | ≥1'500/µl | |
Nicht-hämatologische unerwünschte Wirkungen Grad 3 oder Grad 4 | ≤Grad 1 | Eine Wiederaufnahme der Behandlung mit reduzierter Dosis oder ein Abbruch der Behandlung sollten in Betracht gezogen werden. |
Gleichzeitige Behandlung mit Inhibitoren von P-Glykoprotein (P‑gp) oder Breast Cancer Resistance Protein (BCRP)
Für Empfehlungen zu Anpassungen der Dosierung, siehe «Interaktionen».
Spezielle Dosierungsanweisungen
Es sind keine Dosierungsanpassungen aufgrund des Alters, des Geschlechts, der ethnischen Herkunft oder des Körpergewichts des Patienten erforderlich (siehe «Pharmakokinetik»).
Patienten mit Leberfunktionsstörungen
Bei Patienten mit leichter Leberfunktionsstörung (Gesamtbilirubin ≤1x obere Normgrenze [upper limit of normal, ULN] und Aspartat-Aminotransferase (AST) >ULN oder Gesamtbilirubin >1.0 bis 1.5x ULN und beliebige AST) ist keine Dosisanpassung erforderlich. Talzenna wurde bei Patienten mit mässiger (Gesamtbilirubin >1.5 bis 3.0x ULN und beliebige AST) oder schwerer (Gesamtbilirubin >3.0x ULN und beliebige AST) Beeinträchtigung der Leber nicht untersucht (siehe «Pharmakokinetik»).
Patienten mit Nierenfunktionsstörungen
Bei Patienten mit leichter Nierenfunktionsbeeinträchtigung (60 ml/min ≤Kreatinin-Clearance [CrCl] <90 ml/min) ist keine Dosisanpassung erforderlich. Bei Patienten mit mässiger Nierenfunktionsbeeinträchtigung (30 ml/min ≤CrCl <60 ml/min) beträgt die empfohlene Talzenna-Dosis 0.75 mg einmal täglich. Talzenna wurde bei Patienten mit schwerer Nierenfunktionsbeeinträchtigung (CrCl <30 ml/min) oder dialysepflichtigen Patienten nicht untersucht (siehe «Pharmakokinetik»).
Ältere Patienten
Bei älteren Patienten (≥65 Jahre) ist keine Dosisanpassung erforderlich (siehe «Pharmakokinetik»).
Kinder und Jugendliche
Die Sicherheit und Wirksamkeit von Talzenna bei pädiatrischen Patienten wurden nicht untersucht.
Verspätete Dosisgabe
Falls der Patient erbricht oder eine Dosis versäumt, sollte keine zusätzliche Dosis eingenommen werden. Die nächste Dosis ist zum gewohnten Zeitpunkt einzunehmen.
Art der Anwendung
Talzenna ist zur oralen Anwendung vorgesehen. Die Hartkapseln sind ganz zu schlucken und dürfen nicht geöffnet oder aufgelöst werden. Sie können mit oder ohne Nahrung eingenommen werden.
Kontraindikationen
Überempfindlichkeit gegenüber Talazoparib oder einem der Hilfsstoffe (siehe «Zusammensetzung»).
Stillzeit (siehe «Schwangerschaft, Stillzeit»).
Warnhinweise und Vorsichtsmassnahmen
Myelosuppression
Bei mit Talazoparib behandelten Patienten wurde über Myelosuppression mit Anämie, Leukopenie/Neutropenie und/oder Thrombozytopenie berichtet (siehe «Unerwünschte Wirkungen»). Die Behandlung mit Talazoparib darf erst begonnen werden, wenn sich die Patienten von einer durch eine vorherige Therapie verursachten hämatologischen Toxizität erholt haben (≤Grad 1).
Es sind Vorsichtsmassnahmen zu treffen, um die hämatologischen Parameter und Anzeichen im Zusammenhang mit Anämie, Leukopenie/Neutropenie und/oder Thrombozytopenie bei mit Talazoparib behandelten Patienten routinemässig zu überwachen. Wenn derartige Ereignisse auftreten, werden Dosisanpassungen (Reduzierung oder Unterbrechung) empfohlen (siehe «Dosierung/Anwendung»). Gegebenenfalls kann eine unterstützende Behandlung mit oder ohne Blut- und/oder Thrombozytentransfusionen und/oder Gabe Kolonie-stimulierender Faktoren eingeleitet werden.
Myelodysplastisches Syndrom/akute myeloische Leukämie
Myelodysplastisches Syndrom/akute myeloische Leukämie (MDS/AML) wurden bei Patienten berichtet, die Poly(Adenosindiphosphat[ADP]-Ribose)-Polymerase(PARP)-Inhibitoren, einschliesslich Talazoparib, erhielten. Insgesamt wurde MDS/AML bei 2 von 584 (0.3%) Patienten mit soliden Tumoren, welche in klinischen Studien mit Talazoparib behandelt wurden, berichtet. Mögliche Einflussfaktoren für die Entwicklung von MDS/AML sind eine vorherige platinhaltige Chemotherapie, andere die DNA beschädigende Stoffe oder Strahlentherapie. Es sollte zum Behandlungsbeginn ein grosses Blutbild angefertigt und dann während der Behandlung monatlich auf Anzeichen einer hämatologischen Toxizität überwacht werden. Nach Bestätigung eines MDS bzw. einer AML sollte Talazoparib abgesetzt werden.
Embryofetale Toxizität
In tierexperimentellen Studien wurde eine embryofetale Toxizität gezeigt, und Talazoparib war in In-vitro- und In-vivo-Tests klastogen (siehe «Präklinische Daten»).
Interaktionen
Talazoparib ist ein Substrat für die Arzneimitteltransporter P‑gp und BCRP und wird hauptsächlich als unveränderte Verbindung über die Nieren ausgeschieden.
Pharmakokinetische Interaktionen
Wirkung von Talazoparib auf andere Arzneimittel
Wirkung von Talazoparib auf CYP Enzyme
In-vitro war Talazoparib in klinisch relevanten Konzentrationen kein Inhibitor von Cytochrom (CYP)1A2, CYP2B6, CYP2C8, CYP2C9, CYP2C19, CYP2D6 oder CYP3A4/5 und kein Induktor von CYP1A2, CYP2B6, oder CYP3A4.
Wirkung von Talazoparib auf Membrantransporter
In-vitro hemmte Talazoparib in klinisch relevanten Konzentrationen keinen der wichtigsten Membrantransporter im Darm, in der Leber oder in den Nieren (P gp, BCRP, organische Anionen transportierendes Polypeptid [OATP]1B1, OATP1B3, organischer Kationentransporter [OCT]1 OCT2, organischer Anionentransporter [OAT]1, OAT3, Gallensalzexportpumpe [BSEP], Multidrug and Toxin Extrusion-Protein [MATE]1 und MATE2-K).
Wirkung von Talazoparib auf UGT Enzyme
In-vitro hemmte Talazoparib in klinisch relevanten Konzentrationen keine der wichtigsten Uridindiphosphat-Glucuronosyltransferase (UGT)-Isoformen (1A1, 1A4, 1A6, 1A9, 2B7 und 2B15).
Wirkung anderer Arzneimittel auf Talazoparib
Wirkung von P‑gp-Inhibitoren
Starke Inhibitoren von P‑gp können zu einer erhöhten Exposition gegenüber Talazoparib führen. Die gleichzeitige Anwendung starker P‑gp Inhibitoren während der Behandlung mit Talazoparib ist zu vermeiden. Die gleichzeitige Gabe sollte nur nach sorgfältiger Abwägung des möglichen Nutzens gegen die Risiken in Erwägung gezogen werden. Wenn Patienten gleichzeitig ein starker P‑gp-Inhibitor gegeben werden muss (einschliesslich unter anderem Amiodaron, Carvedilol, Clarithromycin, Cobicistat, Darunavir, Dronedaron, Erythromycin, Indinavir*, Itraconazol, Ketoconazol, Lapatinib, Lopinavir, Propafenon, Chinidin*, Ranolazin, Ritonavir, Saquinavir, Telaprevir*, Tipranavir, Valspodar* und Verapamil [*in der Schweiz nicht zugelassen]), ist die Talzenna-Dosis auf 0.75 mg einmal täglich zu reduzieren. Wenn der starke Inhibitor abgesetzt wird, ist die Talzenna-Dosis (nach 3-5 Halbwertszeiten des Inhibitors) auf die Dosis zu erhöhen, die vor Beginn der Behandlung mit dem starken P‑gp Inhibitor angewendet wurde.
In einer Arzneimittelinteraktionsstudie bei Patienten mit fortgeschrittenen soliden Tumoren führte die gleichzeitige Gabe des P‑gp Inhibitors Itraconazol (mehrfacher 100 mg Dosen zweimal täglich), mit Talazoparib (0.5 mg Einzeldosis), zu einer Erhöhung der Gesamtexposition (AUCinf) und der maximalen Plasmakonzentration (Cmax) von Talazoparib auf das 1.56-Fache bzw. 1.40-Fache, verglichen mit der alleinigen Gabe von 0.5 mg Talazoparib.
Wirkung von P‑gp Induktoren
In einer Arzneimittelinteraktionsstudie bei Patienten mit fortgeschrittenen soliden Tumoren führte die gleichzeitige Gabe des P‑gp Induktors Rifampin (mehrfache 600 mg Dosen einmal täglich) mit Talazoparib (1 mg Einzeldosis) zu einer Erhöhung der Talazoparib Cmax auf das 1.37-Fache, während die AUCinf nicht beeinflusst wurde, verglichen mit der alleinigen Gabe von 1 mg Talazoparib. Eine Dosisanpassung bei Anwendung von P‑gp Induktoren ist nicht nötig.
Wirkung von BCRP-Inhibitoren
Die Wirkung von BCRP-Inhibitoren auf die PK von Talazoparib wurde nicht untersucht. Die gleichzeitige Anwendung starker BCRP-Inhibitoren (einschliesslich unter anderem Curcumin und Cyclosporin ist zu vermeiden. Wenn eine gleichzeitige Anwendung nicht vermieden werden kann, sind die Patienten hinsichtlich möglicherweise erhöhter unerwünschter Wirkungen zu überwachen.
Wirkung von Säurereduktionsmitteln
Pharmakokinetische Populationsanalysen legen nahe, dass die gleichzeitige Gabe von Säurereduktionsmitteln, einschliesslich Protonenpumpeninhibitoren (PPI), Histamin-2-Rezeptor-Antagonisten (H2RA) oder anderen Säurereduktionsmitteln keine erheblichen Auswirkungen auf die Resorption von Talazoparib hatte.
Schwangerschaft/Stillzeit
Frauen im gebärfähigen Alter/Verhütung bei Männern und Frauen
Gebärfähige Frauen sollten während der Behandlung mit Talzenna nicht schwanger werden und zu Beginn der Behandlung nicht schwanger sein. Vor der Behandlung sollte bei allen gebärfähigen Frauen ein Schwangerschaftstest durchgeführt werden (siehe «Warnhinweise und Vorsichtsmassnahmen»).
Für Patientinnen ist während der Behandlung und mindestens 7 Monate nach Abschluss der Therapie eine hochwirksame Verhütungsmethode erforderlich. Männliche Patienten mit gebärfähigen und schwangeren Partnerinnen sind anzuweisen, während der Behandlung mit Talzenna und mindestens 4 Monate nach der letzten Dosis eine zuverlässige Verhütungsmethode anzuwenden und kein Sperma zu spenden (siehe «Warnhinweise und Vorsichtsmassnahmen»).
Schwangerschaft
Es liegen keine Daten zur Anwendung von Talzenna bei Schwangeren vor. Tierexperimentelle Studien mit Talazoparib haben eine embryofetale Toxizität gezeigt (siehe «Präklinische Daten»).
Wenn eine Patientin während der Therapie mit Talzenna schwanger wird, soll sie über das potenzielle Risiko für den Fötus informiert werden.
Stillzeit
Es ist nicht bekannt, ob Talazoparib beim Menschen in die Muttermilch übergeht. Ein Risiko für Neugeborene/Säuglinge kann nicht ausgeschlossen werden. Daher wird das Stillen während der Behandlung mit Talzenna und für mindestens einen Monat nach der letzten Dosis nicht empfohlen.
Fertilität
Es liegen keine Daten zur Fertilität der Patienten vor. Auf der Grundlage nichtklinischer Befunde in Hoden und Eierstöcken ist es möglich, dass die männliche und weibliche Fertilität durch die Behandlung mit Talzenna beeinträchtigt wird (siehe «Präklinische Daten»).
Wirkung auf die Fahrtüchtigkeit und auf das Bedienen von Maschinen
Es wurden keine Studien zu den Wirkungen von Talazoparib auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen durchgeführt. Talzenna kann einen mässigen Einfluss auf die Fahrtüchtigkeit oder die Fähigkeit, Maschinen zu bedienen, haben. Wenn bei Patienten während der Behandlung mit Talazoparib Ermüdung/Asthenie oder Schwindelgefühl auftreten, ist beim Führen eines Fahrzeugs oder dem Bedienen von Maschinen Vorsicht geboten.
Unerwünschte Wirkungen
Zusammenfassung des Sicherheitsprofils
Das allgemeine Sicherheitsprofil von Talazoparib basiert auf zusammengefassten Daten von 494 Patienten, die in klinischen Studien Talazoparib in einer Dosierung von 1 mg täglich zur Behandlung solider Tumore erhielten, einschliesslich 286 Patienten aus der Phase-III-Studie 1009 und 83 Patienten aus einer nicht randomisierten Phase-II-Studie an Patienten mit lokal fortgeschrittenem oder metastasiertem Brustkrebs mit BRCA-Keimbahnmutation.
In dieser Patientenpopulation waren die häufigsten (≥25%) unerwünschten Wirkungen Ermüdung (57.1%), Anämie (49.6%), Übelkeit (44.3%), Neutropenie (30.2%), Thrombozytopenie (29.6%) und Kopfschmerzen (26.5%). Die häufigsten (≥10%) auf Talazoparib zurückzuführenden unerwünschten Wirkungen vom Grad ≥3 waren Anämie (35.2%), Neutropenie (17.4%) und Thrombozytopenie (16.8%).
Dosisanpassungen (Dosisreduzierungen oder -unterbrechungen) aufgrund einer beliebigen unerwünschten Wirkung waren bei 62.3% der mit Talazoparib behandelten Patienten notwendig. Die häufigsten unerwünschten Wirkungen, welche zu Dosisanpassungen führten, waren Anämie (33.0%), Neutropenie (15.8%) und Thrombozytopenie (13.4%).
Ein dauerhaftes Absetzen aufgrund einer unerwünschten Wirkung war bei 3.6% der mit Talazoparib behandelten Patienten notwendig. Die mediane Expositionsdauer lag bei 5.4 Monaten (Bereich 0.03-61.1).
Die Auswahl der unerwünschten Wirkungen basiert auf den zusammengefassten Daten, die nachfolgenden Häufigkeitsangaben beruhen auf Studie 1009. Die unerwünschten Wirkungen sind geordnet nach Organklasse und gewichtet nach Häufigkeitsgrad, unter Berücksichtigung folgender Definitionen: «Sehr häufig» (≥1/10), «häufig» (<1/10, ≥1/100), «gelegentlich» (<1/100, ≥1/1'000), «selten» (<1/1'000, ≥1/10'000), «sehr selten» (<1/10'000).
Erkrankungen des Blutes und des Lymphsystems
Sehr häufig: Anämie (52.8% [Grad 3: 38.5%, Grad 4: 0.7%]; einschliesslich Anämie, Hämatokrit erniedrigt, und Hämoglobin erniedrigt), Neutropenie (34.6% [Grad 3: 17.8%, Grad 4: 3.1%]; einschliesslich Neutropenie und Neutrophilenzahl erniedrigt), Thrombozytopenie (26.9% [Grad 3: 11.2%, Grad 4: 3.5%]; einschliesslich Thrombozytopenie und Thrombozytenzahl vermindert), Leukopenie (17.1% [Grad 3: 6.3%, Grad 4: 0.3%]; einschliesslich Leukopenie und Leukozytenzahl erniedrigt).
Häufig: Lymphopenie (einschliesslich Lymphopenie und Lymphozytenzahl erniedrigt).
Stoffwechsel- und Ernährungsstörungen
Sehr häufig: Appetit vermindert (21.3% [Grad 3: 0.3%]).
Erkrankungen des Nervensystems
Sehr häufig: Kopfschmerz (32.5% [Grad 3: 1.7%]), Schwindelgefühl (16.8% [Grad 3: 0.3%]), Geschmackstörung (10.1%).
Erkrankungen des Gastrointestinaltrakts
Sehr häufig: Übelkeit (48.6% [Grad 3: 0.3%]), Erbrechen (24.8% [Grad 3: 2.4%]), Diarrhoe (22.0% [Grad 3: 0.7%]), Abdominalschmerz (19.2% [Grad 3: 0.7%]; einschliesslich Abdominalschmerz, Schmerzen Oberbauch, abdominale Beschwerden und Schmerzen Unterbauch).
Häufig: Dyspepsie, Stomatitis.
Erkrankungen der Haut und des Unterhautzellgewebes
Sehr häufig: Alopezie (25.2%).
Allgemeine Erkrankungen
Sehr häufig: Ermüdung (62.2% [Grad 3: 3.1%]; einschliesslich Ermüdung und Asthenie).
Die Meldung des Verdachts auf Nebenwirkungen nach der Zulassung ist von grosser Wichtigkeit. Sie ermöglicht eine kontinuierliche Überwachung des Nutzen-Risiko-Verhältnisses des Arzneimittels. Angehörige von Gesundheitsberufen sind aufgefordert, jeden Verdacht einer neuen oder schwerwiegenden Nebenwirkung über das Online-Portal ElViS (Electronic Vigilance System) anzuzeigen. Informationen dazu finden Sie unter www.swissmedic.ch.
Überdosierung
Es existiert keine spezielle Behandlung im Falle einer Talazoparib-Überdosierung, und die Symptome einer Überdosierung sind nicht geklärt. Im Falle einer Überdosierung sollte die Behandlung mit Talazoparib unterbrochen werden, und Ärzte sollten eine Magendekontamination in Erwägung ziehen, allgemeine unterstützende Massnahmen anwenden und eine symptomatische Behandlung einleiten.
Eigenschaften/Wirkungen
ATC-Code
L01XX60
Wirkungsmechanismus
Talazoparib ist ein starker Inhibitor der PARP-Enzyme PARP1 und PARP2. PARP-Enzyme sind an den Signalwegen für die Reaktion auf zelluläre DNA-Schäden beteiligt, wie z.B. DNA-Reparatur, Gentranskription, Zellzyklusregulation und Zelltod. PARP-Inhibitoren (PARPi) üben über 2 Mechanismen zytotoxische Wirkungen auf Krebszellen aus: Hemmung der katalytischen Aktivität von PARP und PARP-Akkumulation («PARP-Trapping»), die bewirkt, dass sich PARP-Protein, das an einen PARPi gebunden ist, nicht mehr problemlos von einer DNA-Läsion dissoziiert, wodurch DNA-Reparatur, -Replikation sowie -Transkription verhindert werden, was schliesslich zu Apoptose und/oder Zelltod führt.
Pharmakodynamik
Die Behandlung von Krebszelllinien, die Fehler in DNA-Reparaturgenen aufweisen, mit Talazoparib als einzigem Wirkstoff führt zu erhöhter Expression von γH2AX und vermehrten DNA-Doppelstrangbrüchen, was zu einer verminderten Zellproliferation und erhöhter Apoptose führt. Die im Zusammenhang mit Talazoparib beobachtete starke Zytotoxizität gegen mehrere Tumorzelllinien mit Mutationen in den Signalwegen für die Reaktion auf DNA-Schäden (DDR-Signalwege) kann auf seine Hemmung der katalytischen Aktivität von PARP und sein robustes PARP-Trapping zurückgeführt werden. Die Antitumoraktivität von Talazoparib wurde ausserdem im Modell zu Brustkrebs mit BRCA-Mutation mit einem vom Patienten stammenden Xenograft (patient-derived xenograft, PDX) beobachtet, das zuvor mit einem platinbasierten Therapieschema behandelt wurde. Im PDX-Modell reduzierte Talazoparib das Tumorwachstum und erhöhte die γH2AX-Konzentration und Apoptose in den Tumoren.
Elektrokardiographie
Die Auswirkungen von Talazoparib auf die Repolarisation des Herzens wurde mithilfe zeitlich abgeglichener Elektrokardiogramme (EKG) bewertet, wobei der Zusammenhang zwischen der Veränderung der herzfrequenzkorrigierten QT-Zeit (QTc) gegenüber Baseline und den entsprechenden Talazoparib-Plasmakonzentrationen bei 37 Patienten mit fortgeschrittenen soliden Tumoren untersucht wurde. Talazoparib hatte keine klinisch relevanten Auswirkungen auf eine Verlängerung der QTc bei der klinisch empfohlenen Höchstdosis von 1 mg einmal täglich.
Klinische Wirksamkeit
Randomisierte Phase-III-Studie C3441009 (EMBRACA)
Die Anwendung von Talazoparib im Vergleich zu Chemotherapie (Capecitabin, Eribulin, Gemcitabin, Vinorelbin) bei Patienten mit HER2-negativem, lokal fortgeschrittenem oder metastasiertem Brustkrebs mit BRCA-Keimbahnmutation, die zuvor höchstens 3 zytotoxische Chemotherapie-Behandlungsschemata gegen ihre lokal fortgeschrittene oder metastasierte Erkrankung erhalten haben, wurde in einer offenen, randomisierten, parallel durchgeführten, 2-armigen, multizentrischen Studie (Studie 1009) untersucht.
Die Patienten mussten zuvor eine Behandlung mit einem Anthracyclin und/oder einem Taxan erhalten haben. Patienten mit vorheriger Platintherapie gegen eine fortgeschrittene Erkrankung durften keine Anzeichen auf eine Krankheitsprogression während der Platintherapie aufweisen und auch kein frühes Rezidiv (<6 Monate), falls sie neoadjuvant oder adjuvant behandelt worden waren. Es war keine vorherige Therapie mit einem PARP-Inhibitor zulässig.
Insgesamt wurden 431 Patienten im Verhältnis 2:1 auf Talazoparib (n=287) oder Chemotherapie (n=144) randomisiert. Die Patienten wurden hinsichtlich der Anzahl vorausgegangener zytotoxischer Chemotherapien (0 vs. 1, 2 oder 3), des «Dreifach-Negativ-Status» (dreifach negativer Brustkrebs [TNBC] vs. Nicht-TNBC) und Metastasen des Zentralnervensystems (ja/nein) stratifiziert. Die Baseline-Charakteristika waren in den beiden Gruppen im Allgemeinen vergleichbar. Das medianem Alter lag bei 45 Jahren (Bereich 27-84 Jahre, 63% <50 Jahre, 9% ≥65 Jahre) im Talazoparib-Arm und bei 50 Jahren (Bereich 24-88, 47% <50 Jahre, 7% ≥65 Jahre) im Chemotherapie-Arm. Die Mehrzahl der Patienten im Talazoparib- bzw. Chemotherapie-Arm waren weiss (66.9% bzw. 75.0%) und weiblich (99% bzw. 98%). Sieben Patienten (4 [1.7%] im Talazoparib-Arm, 3 [2.1%] im Chemotherapie-Arm) insgesamt waren männlichen Geschlechts Der ECOG Performance Status bei Einschluss in die Studie war bei 97.7% der Patienten 0 oder 1. Ca. 55.9% der Patienten wiesen eine Hormonrezeptor-positive (entweder Östrogenrezeptor[ER]-positive oder Progesteronrezeptor[PR]-positive) Erkrankung auf; 44.1% der Patienten wiesen eine TNBC auf. 38.7% der Patienten hatten keine Vorbehandlung gegen eine fortgeschrittene oder metastasierte Erkrankung erhalten, 37.3% hatten 1, 19.9% 2 und 4.2% >3 vorherige Behandlungsschemata. 76 der Patienten waren mit Platin vorbehandelt worden. Insgesamt hatten 88% der Patienten mit Hormonrezeptor-positiver Erkrankung eine vorherige endokrine Therapie; in der Gruppe mit einer fortgeschrittenen Erkrankung waren es 58.5% der Patienten, welche eine vorherige endokrine Therapie erhalten hatten.
Der primäre Wirksamkeitsendpunkt war progressionsfreies Überleben (Progression Free Survival, PFS) gemäss RECIST (Response Evaluation Criteria In Solid Tumours), ermittelt durch eine verblindete, unabhängige zentrale Auswertung (blinded independent central review, BICR). Sekundäre Endpunkte waren u.a. die objektive Ansprechrate (Objective Response Rate, ORR) und das Gesamtüberleben (Overall Survival, OS), und die Dauer des Ansprechens (Duration of Response, DR).
Im primären Endpunkt PFS zeigte sich für Talazoparib ein signifikanter Vorteil gegenüber dem Vergleichsarm mit medianem PFS von 8.6 Monaten (95% CI: 7.2, 9.3) vs. 5.6 Monaten (95% CI: 4.2, 6.7) (HR 0.54, 95% CI: 0.41, 0.71; p<0.0001). Die Subgruppenanalysen für PFS fielen im Vergleich zur Chemotherapie allgemein zugunsten von Talazoparib aus. Dies beinhaltete Subgruppenanalysen für die vordefinierten Stratifizierungsfaktoren der Anzahl vorheriger zytotoxischer Chemotherapien, des «Dreifach-Negativ-Status» und Vorgeschichte von Metastasen im zentralen Nervensystem. Bei den 76 Patienten mit einer vorausgegangenen Platintherapie wurde ein unterschiedliches Ansprechen auf Talazoparib beobachtet (HR=0.76, 95% CI 0.40-1.45) im Vergleich zu den Patienten ohne Vorbehandlung mit Platin (HR=0.52, 95% CI 0.39.0-0.71).
Die ORR betrug 62.6% im Talazoparib-Arm vs. 27.2% in der Vergleichsgruppe; die mediane DR betrug 5.4 Monate im Talazoparib-Arm vs. 3.1 Monate im Chemotherapie-Arm.
Die Interims-Daten für OS (HR 0.76, 95% CI 0.55, 1.06, medianes OS 22.3 Monaten unter Talazoparib und 19.5 Monaten im Kontrollarm) waren zum Zeitpunkt der Hauptanalyse der Studie noch nicht aussagekräftig.
Sicherheit und Wirksamkeit bei älteren Patienten
Von den 409 Patienten, die Talazoparib erhielten, waren 85 (17.2%) Patienten ≥65 Jahre alt. Im Allgemeinen wurden keine Unterschiede zwischen diesen und jüngeren Patienten im Hinblick auf die Sicherheit oder Wirksamkeit von Talazoparib beobachtet, jedoch kann eine höhere Empfindlichkeit einiger älterer Personen nicht ausgeschlossen werden.
Pharmakokinetik
Die Talazoparib-Exposition stieg im Allgemeinen nach täglicher Gabe mehrerer Dosen über den gesamten Bereich von 0.025 mg bis 2 mg hinweg proportional zur Dosis an. Nach wiederholter täglicher Gabe von 1 mg Talazoparib an Patienten lagen das geometrische Mittel der Fläche unter der Plasmakonzentrations-Zeit-Kurve (AUC) und die höchste beobachtete Plasmakonzentration (Cmax) von Talazoparib im Steady State im Bereich von 126 ng•h/ml bis 208 ng•h/ml bzw. 11.4 ng/ml bis 19.1 ng/ml. Nach wiederholter täglicher Gabe erreichten die Talazoparib-Plasmakonzentrationen innerhalb von 2 bis 3 Wochen den Steady State. Das mediane Akkumulationsverhältnis von Talazoparib nach wiederholter oraler Gabe von 1 mg einmal täglich lag im Bereich von 2.3 bis 5.2.
Absorption
Nach oraler Gabe von Talazoparib wurden im Median zwischen 1 bis 2 Stunden nach der Dosierung maximale Plasmakonzentrationen erreicht. Es wurde keine Studie zur absoluten Bioverfügbarkeit am Menschen durchgeführt. Auf der Grundlage der Daten zur Ausscheidung über den Urin beträgt die absolute Bioverfügbarkeit jedoch mindestens 54.6%, wobei die absorbierte Fraktion mindestens 68.7% beträgt (siehe «Pharmakokinetik - Elimination»).
Auswirkungen von Nahrung: Die Einnahme mit Nahrung führte zu einer Reduktion der Geschwindigkeit, nicht aber des Umfangs der Resorption von Talazoparib. Nach einer einzelnen oralen Dosis von 0.5 mg Talazoparib in Kombination mit einer fett- und kalorienreichen Mahlzeit (ca. 827 Kalorien, 57% Fett) waren die mittlere Cmax von Talazoparib um ca. 46% reduziert und die mediane Tmax von 1 auf 4 Stunden verlängert, während die AUCinf nicht beeinflusst wurde.
Distribution
Das mittlere scheinbare Verteilungsvolumen (Vss/F) von Talazoparib betrug 420 l. In-vitro ist Talazoparib zu ca. 74% an Plasmaproteine gebunden, wobei dies über den Konzentrationsbereich von 0.01 µM bis 1 µM hinweg nicht konzentrationsabhängig ist.
Metabolismus
Talazoparib wird beim Menschen in minimalem Umfang über die Leber metabolisiert. Nach oraler Gabe einer einzelnen 1 mg Dosis [14C]Talazoparib an Menschen wurden im Plasma keine zirkulierenden Metaboliten nachgewiesen, und Talazoparib war die einzige nachgewiesene, vom Arzneimittel stammende Substanz. Im Urin oder Stuhl wurden keine Metaboliten wiedergefunden, die allein mehr als 10% der gegebenen Dosis ausmachten. Die identifizierten Stoffwechselwege von Talazoparib beim Menschen sind: 1) Monooxidation, 2) Dehydrierung, 3) Konjugation von Monodesfluoro-Talazoparib an Cystein und 4) Glucuronidkonjugation.
Elimination
Die Ausscheidung von unverändertem Talazoparib im Urin war der wichtigste Eliminationsweg. 68.7% einer radioaktiven Dosis wurden im Urin wiedergefunden (54.6% als unverändertes Talazoparib). 19.7% der radioaktiven Dosis wurden im Stuhl wiedergefunden (13.6% als unverändertes Talazoparib). Die mittlere terminale Plasmahalbwertszeit von Talazoparib betrug 89.8 h, und die populationsbezogene mittlere scheinbare orale Clearance (CL/F) betrug bei Krebspatienten 6.45 l/h.
Kinetik spezieller Patientengruppen
Leberfunktionsstörungen
Die Ergebnisse einer pharmakokinetischen Populationsanalyse an 490 Patienten, wovon 118 Patienten eine leichte Beeinträchtigung der Leberfunktion (Gesamtbilirubin ≤1.0x ULN und AST >ULN oder Gesamtbilirubin >1.0 bis 1.5x ULN und beliebige AST) hatten, wiesen auf keine Auswirkungen einer leichten Beeinträchtigung der Leberfunktion auf die PK von Talazoparib hin. Die PK von Talazoparib wurde bei Patienten mit mässiger (Gesamtbilirubin >1.5 bis 3.0x ULN und beliebige AST) oder schwerer (Gesamtbilirubin >3.0x ULN und beliebige AST) Beeinträchtigung der Leber nicht untersucht.
Nierenfunktionsstörungen
Auf der Grundlage einer pharmakokinetischen Populationsanalyse an 490 Patienten, wovon 132 Patienten eine leichte Nierenfunktionsbeeinträchtigung (60 ml/min ≤CrCl <90 ml/min), 33 Patienten eine mässige Nierenfunktionsbeeinträchtigung (30 ml/min ≤CrCl <60 ml/min) und 1 Patient eine schwere Nierenfunktionsbeeinträchtigung (CrCl <30 ml/min) hatten, war die CL/F von Talazoparib, im Vergleich zu Patienten mit normaler Nierenfunktion (CrCl ≥90 ml/min), bei Patienten mit leichter und mässiger Nierenfunktionsbeeinträchtigung um 14.4% bzw. 37.1% reduziert (entsprechend einem Anstieg der AUC um 16.8% bzw. 59%). Es liegen nicht genügend Daten vor, um die Auswirkungen einer schweren Nierenfunktionsbeeinträchtigung auf die CL/F von Talazoparib bei dieser Patientenpopulation abzuschätzen. Die PK von Talazoparib wurde bei dialysepflichtigen Patienten nicht untersucht.
Kinder und Jugendliche
Die Pharmakokinetik von Talazoparib wurde bei Patienten ≤18 Jahren nicht untersucht.
Alter, Geschlecht, ethnische Herkunft und Körpergewicht
Es wurde eine pharmakokinetische Populationsanalyse mit Daten von 490 Krebspatienten durchgeführt, um die Auswirkungen von Alter (Bereich 18 bis 88 Jahre), Geschlecht (53 Männer und 437 Frauen), ethnischer Herkunft (361 Weisse, 41 Asiaten, 16 Schwarze, 9 Sonstige und 63 ohne Angabe) und Körpergewicht (Bereich 35.7 kg bis 162 kg) auf die PK von Talazoparib zu bewerten. Die Ergebnisse wiesen auf keine klinisch relevanten Auswirkungen, des Alters, Geschlechts, der ethnischen Herkunft und des Körpergewichts auf die PK von Talazoparib hin.
Präklinische Daten
Langzeittoxizität (bzw. Toxizität bei wiederholter Verabreichung)
In Toxizitätsstudien bei wiederholter Gabe wurde Talazoparib bei Ratten und Hunden über eine Dauer bis zu 13 Wochen angewendet. Die wichtigsten Erkenntnisse waren unter anderem eine Hypozellularität des Knochenmarks mit einer dosisabhängigen Abnahme der blutbildenden Zellen, Depletion von lymphoidem Gewebe in mehreren Organen, Apoptose im Gastrointestinaltrakt, Nekrose individueller Hepatozyten und Atrophie und/oder degenerative Veränderungen in Hoden, Nebenhoden und Samenkanälchen. Diese Ergebnisse wurden bei klinisch relevanten Plasmakonzentrationen beobachtet. Weitere Erkenntnisse bei höheren als klinisch relevanten Plasmakonzentrationen (5x Spanne)waren eine dosisabhängige Zunahme der Apoptose/Nekrose in den Eierstöcken. Die meisten histopathologischen Befunde waren generell reversibel, während die Befunde in den Hoden 4 Wochen nach Absetzen der Dosisgabe teilweise reversibel waren. Diese Erkenntnisse im Hinblick auf die Toxizität stehen im Einklang mit der Pharmakologie von Talazoparib und seinem Verteilungsmuster im Gewebe.
Mutagenität
Talazoparib war in einem bakteriellen Rückmutationstest (Ames-Test) nicht mutagen. Talazoparib war in einem In-vitro-Chromosomenaberrationstest an humanen Lymphozyten aus peripherem Blut sowie in einem In-vivo-Mikronukleustest an Ratten bei Expositionen, die mit den klinisch relevanten Dosen vergleichbar waren, klastogen. Diese Klastogenität steht im Einklang mit einer genomischen Instabilität aufgrund der primären Pharmakologie von Talazoparib, was auf ein genotoxisches Potenzial beim Menschen hinweist.
Karzinogenität
Es wurden keine Karzinogenitätsstudien zu Talazoparib durchgeführt.
Reproduktionstoxizität
Talazoparib ist teratogen und zeigte embryo-fetale Toxizität bei Ratten bei klinisch relevanten Plasmakonzentrationen.
Sonstige Hinweise
Haltbarkeit
Das Arzneimittel darf nur bis zu dem auf der Packung mit «EXP» bezeichneten Datum verwendet werden.
Besondere Lagerungshinweise
Nicht über 30 °C und ausser Reichweite von Kindern aufbewahren.
Zulassungsnummer
67141 (Swissmedic).
Zulassungsinhaberin
Pfizer AG, Zürich.
Stand der Information
Dezember 2019
LLD V004
Composizione
Principi attivi
Talazoparibum ut talazoparibi tosilas.
Sostanze ausiliarie
Capsula rigida da 0.25 mg: cellulosum microcristallinum silificatum (sMCC), hypromellosum, titanii dioxidum, ferrum oxydatum flavum, lacca, propylenglycolum, ammonii hydroxidum, ferrum oxydatum nigrum, kalii hydroxidum.
Capsula rigida da 1.0 mg: cellulosum microcristallinum silificatum (sMCC), hypromellosum, titanii dioxidum, ferrum oxydatum flavum, ferrum oxydatum rubrum, lacca, propylenglycolum, ammonii hydroxidum, ferrum oxydatum nigrum, kalii hydroxidum.
Forma farmaceutica e quantità di principio attivo per unità
Capsula rigida.
Capsula rigida da 0.25 mg: 1 capsula contiene 0.363 mg di talazoparib tosilato, equivalenti a 0.25 mg di talazoparib base libera. Capsula di colore avorio e bianco di ipromellosa (HPMC) con impresso «Pfizer» e «TLZ 0.25» in nero.
Capsula rigida da 1.0 mg: 1 capsula contiene 1.453 mg di talazoparib tosilato, equivalenti a 1 mg di talazoparib come base libera. Capsula di colore rosso chiaro e bianco di ipromellosa (HPMC) con impresso «Pfizer» e «TLZ 1» in nero.
Indicazioni/Possibilità d'impiego
Talzenna è indicato per il trattamento di pazienti adulti affetti da carcinoma mammario negativo per il recettore 2 del fattore di crescita epidermico umano (HER2-negativo) localmente avanzato o metastatico con una mutazione germinale BRCA precedentemente trattati con un'antraciclina e/o un taxano (purché non controindicati) nel contesto neoadiuvante, adiuvante o localmente avanzato/metastatico.
I pazienti con cancro della mammella positivo per i recettori ormonali (HR) devono aver mostrato progressione con una precedente terapia endocrina adeguata o essere ritenuti inidonei alla terapia endocrina.
Posologia/Impiego
Il trattamento con Talzenna deve essere avviato e supervisionato da un medico esperto nell'uso di medicamenti per la terapia antitumorale.
Il trattamento con Talzenna può essere preso in considerazione in presenza di una mutazione germinale BRCA deleteria o sospette deleteria (ossia una mutazione che interferisce con il normale funzionamento del gene).
L'esame delle mutazioni nei geni BRCA1 e BRCA2, associati al cancro della mammella ereditario, deve essere condotto da laboratori esperti mediante metodi di analisi convalidati.
Posologia abituale
La dose raccomandata di Talzenna è di 1 mg una volta al giorno. I pazienti devono essere trattati fino alla progressione della malattia o alla comparsa di tossicità inaccettabili.
Aggiustamento della dose a causa di effetti indesiderati/interazioni
In base alla sicurezza e alla tollerabilità individuali, si raccomanda l'aggiustamento della dose di Talzenna o l'interruzione del trattamento (cfr. Tabella 2). Le riduzioni della dose raccomandate sono indicate nella Tabella 1.
Tabella 1. Aggiustamento della dose di Talzenna raccomandato in caso di tossicità
Livello di dose | |
Dose raccomandata | 1 mg (una capsula da 1 mg) una volta al giorno |
Prima riduzione della dose | 0.75 mg (tre capsule da 0.25 mg) una volta al giorno |
Seconda riduzione della dose | 0.5 mg (due capsule da 0.25 mg) una volta al giorno |
Terza riduzione della dose | 0.25 mg (una capsula da 0.25 mg) una volta al giorno |
Prima di iniziare il trattamento con Talzenna e mensilmente durante il trattamento, come pure quando clinicamente indicato, deve essere eseguito un emocromo completo (cfr. Tabella 2 e «Avvertenze e misure precauzionali»).
Tabella 2. Aggiustamento della dose e procedura da seguire in caso di effetti indesiderati
Interruzione della somministrazione di Talzenna fino al recupero a | Ripresa della somministrazione di Talzenna | |
Emoglobina <8 g/dl | ≥9 g/dl | Ripresa del trattamento a dose ridotta. |
Conta piastrinica <50'000/μl | ≥75'000/μl | |
Conta dei neutrofili <1'000/μl | ≥1'500/µl | |
Effetti indesiderati non ematologici di Grado 3 o Grado 4 | ≤Grado 1 | Considerare la ripresa del trattamento a dose ridotta o l'interruzione del trattamento. |
Trattamento concomitante con inibitori della glicoproteina-P (P‑gp) o della proteina di resistenza del cancro della mammella (BCRP)
Per le raccomandazioni relative agli aggiustamenti della dose, cfr. «Interazioni».
Istruzioni posologiche speciali
Non è necessario alcun aggiustamento della dose basato su età, sesso, appartenenza etnica o peso corporeo del paziente (cfr. «Farmacocinetica»).
Pazienti con disturbi della funzionalità epatica
Non è necessario alcun aggiustamento della dose nei pazienti con disturbi della funzionalità epatica di grado lieve (bilirubina totale ≤1 volta il limite superiore di normalità [upper limit of normal, ULN] e aspartato aminotransferasi (AST) >ULN o bilirubina totale >1.0-1.5 volte l'ULN e AST qualsiasi). Talzenna non è stato esaminato in pazienti con compromissione epatica da moderata (bilirubina totale >1.5-3.0 volte l'ULN e AST qualsiasi) a grave (bilirubina totale >3.0 volte l'ULN e AST qualsiasi) (cfr. «Farmacocinetica»).
Pazienti con disturbi della funzionalità renale
Non è necessario alcun aggiustamento della dose nei pazienti con disturbi della funzionalità renale di grado lieve (60 ml/min ≤ clearance della creatinina [CrCl] <90 ml/min). Nei pazienti con moderata compromissione della funzionalità renale (30 ml/min ≤ CrCl <60 ml/min), la dose raccomandata di Talzenna è di 0.75 mg una volta al giorno. Talzenna non è stato esaminato in pazienti con grave compromissione della funzionalità renale (CrCl <30 ml/min) o nei pazienti dializzati (cfr. «Farmacocinetica»).
Pazienti anziani
Non è necessario alcun aggiustamento della dose nei pazienti anziani (≥65 anni) (cfr. «Farmacocinetica»).
Bambini e adolescenti
La sicurezza e l'efficacia di Talzenna non sono state esaminate nei pazienti pediatrici.
Somministrazione ritardata della dose
Se il paziente vomita o salta una dose, non deve assumere una dose supplementare. La dose successiva deve essere assunta all'orario consueto.
Modo di somministrazione
Talzenna è per uso orale. Le capsule rigide devono essere ingerite intere, non devono essere aperte o disciolte e possono essere assunte con o senza cibo.
Controindicazioni
Ipersensibilità al talazoparib o a una qualsiasi delle sostanze ausiliarie (cfr. «Composizione»).
Allattamento (cfr. «Gravidanza, allattamento»).
Avvertenze e misure precauzionali
Mielosoppressione
Sono stati riportati casi di mielosoppressione con anemia, leucopenia/neutropenia e/o trombocitopenia in pazienti trattati con talazoparib (cfr. «Effetti indesiderati»). Il trattamento con talazoparib non deve essere iniziato prima che i pazienti si siano ripresi (≤ Grado 1) da una tossicità ematologica causata da una precedente terapia.
È necessario adottare le opportune misure precauzionali per il monitoraggio di routine dei parametri ematologici e dei segni associati ad anemia, leucopenia/neutrocitopenia e/o trombocitopenia nei pazienti trattati con talazoparib. Se si verifica un evento di questo tipo, si raccomanda un aggiustamento (riduzione o interruzione) della dose (cfr. «Posologia/impiego»). Eventualmente è possibile ricorrere a trattamenti di supporto con o senza trasfusioni di sangue e/o di piastrine e/o la somministrazione di fattori stimolanti le colonie.
Sindrome mielodisplastica/leucemia mieloide acuta
Casi di sindrome mielodisplastica/leucemia mieloide acuta:(SMD/LMA) sono stati riportati in pazienti trattati con inibitori della poli (adenosina difosfato [ADP]-ribosio) polimerasi (PARP), incluso talazoparib. Complessivamente, SMD/LMA è stata riportata in 2 pazienti su 584 (0.3%) con tumori solidi trattati con talazoparib nell'ambito di studi clinici. Fra i possibili fattori che possono contribuire allo sviluppo di SMD/LMA figurano una precedente terapia a base di platino, altre sostanze che danneggiano il DNA o la radioterapia. È necessario eseguire un emocromo completo all'inizio del trattamento, seguito da un monitoraggio su base mensile, volto a rilevare eventuali segni di tossicità ematologica. In caso di diagnosi di SMD o LMA, l'assunzione di talazoparib deve essere interrotta.
Tossicità embriofetale
Negli studi sugli animali è stata evidenziata una tossicità embriofetale e talazoparib è risultato clastogenico ai test in vitro e in vivo (cfr. «Dati preclinici»).
Interazioni
Talazoparib è un substrato delle proteine di trasporto dei farmaci P‑gp e BCRP e viene eliminato principalmente per via renale come composto immodificato.
Interazioni farmacocinetiche
Effetti di talazoparib su altri medicamenti
Effetti di talazoparib sugli enzimi del CYP
In vitro, talazoparib non è risultato essere un inibitore dei citocromi (CYP)1A2, CYP2B6, CYP2C8, CYP2C9, CYP2C19, CYP2D6 o CYP3A4/5 né un induttore di CYP1A2, CYP2B6 o CYP3A4 a concentrazioni clinicamente rilevanti.
Effetti di talazoparib sui trasportatori di membrana
In vitro, talazoparib non ha inibito nessuno dei principali trasportatori di membrana nell'intestino, nel fegato o nei reni (P-gp, BCRP, polipeptidi trasportatori di anioni organici [OATP]1B1, OATP1B3, trasportatori di cationi organici [OCT]1, OCT2, trasportatori di anioni organici [OAT]1, OAT3, pompa di esportazione dei sali biliari [BSEP], proteine di estrusione di polifarmaci e tossine [MATE]1 e MATE2-K) a concentrazioni clinicamente rilevanti.
Effetti di talazoparib sugli enzimi UGT
In vitro, talazoparib non ha inibito nessuna delle principali isoforme di uridina difosfato glucuronosiltransferasi (UGT) (1A1, 1A4, 1A6, 1A9, 2B7 e 2B15) a concentrazioni clinicamente rilevanti.
Effetti di altri medicamenti su talazoparib
Effetti degli inibitori della P‑gp
Forti inibitori della P‑gp possono portare a una maggiore esposizione a talazoparib. L'uso concomitante di forti inibitori della P‑gp deve essere evitato durante il trattamento con talazoparib. La somministrazione concomitante dovrebbe esser considerata solo dopo un'attenta valutazione del potenziale beneficio rispetto ai rischi. Qualora ai pazienti debba essere somministrato in concomitanza un inibitore della P‑gp (inclusi, ma non limitati ad amiodarone, carvedilolo, claritromicina, cobicistat, darunavir, dronedarone, eritromicina, indinavir*, itraconazolo, ketoconazolo, lapatinib, lopinavir, propafenone, chinidina*, ranolazina, ritonavir, saquinavir, telaprevir*, tipranavir, valspodar* e verapamil [*non omologati in Svizzera]), la dose di Talzenna deve essere ridotta a 0.75 mg una volta al giorno. Se il forte inibitore viene sospeso, la dose di Talzenna (dopo 3-5 emivite dell'inibitore) deve essere aumentata alla dose somministrata prima dell'inizio del trattamento con il forte inibitore della P‑gp.
In uno studio di interazione farmacologica in pazienti con tumori solidi in stadio avanzato, la somministrazione concomitante dell'inibitore della P‑gp itraconazolo (dosi ripetute da 100 mg due volte al giorno) e talazoparib (dose singola da 0.5 mg) ha portato a un aumento dell'esposizione complessiva (AUCinf) e della concentrazione plasmatica massima (Cmax) di talazoparib rispettivamente di 1.56 e 1.40 volte rispetto a una dose singola di talazoparib da 0.5 mg.
Effetti degli induttori della P‑gp
In uno studio di interazione farmacologica in pazienti con tumori solidi in stadio avanzato, la somministrazione concomitante dell'induttore della P‑gp rifampicina (dosi multiple da 600 mg una volta giorno) e talazoparib (dose singola da 1 mg) ha portato a un aumento della Cmax di talazoparib di 1.37 volte rispetto a una dose singola di talazoparib da 1 mg, mentre la AUCinf è rimasta invariata. Non è necessario alcun aggiustamento della dose in caso di uso di induttori della P‑gp.
Effetto degli inibitori della BCRP
L'effetto degli inibitori della BCRP sulla PK di talazoparib non è stato esaminato. La somministrazione concomitante di forti inibitori della BCRP (inclusi, ma non limitati a curcumina e ciclosporina) deve essere evitata. Se la somministrazione concomitante non può essere evitata, i pazienti devono essere monitorati al fine di rilevare eventuali aumenti degli effetti indesiderati.
Effetti degli agenti antiacidi
Le analisi farmacocinetiche di popolazione indicano chiaramente che la somministrazione concomitante di agenti antiacidi, inclusi gli inibitori di pompa protonica (PPI) e gli antagonisti dei recettori 2 dell'istamina (H2RA) o altri agenti antiacidi non ha avuto un effetto rilevante sull'assorbimento di talazoparib.
Gravidanza/Allattamento
Donne in età fertile/contraccezione in uomini e donne
Le donne in età fertile non rimanere incinte durante il trattamento con Talzenna e non devono essere incinte all'inizio del trattamento. Tutte le donne in età fertile devono sottoporsi a test di gravidanza prima di iniziare il trattamento (cfr. «Avvertenze e misure precauzionali»).
Per le pazienti di sesso femminile è richiesto l'uso di un metodo contraccettivo altamente efficace durante il trattamento e per almeno 7 mesi dopo il completamento della terapia. Gli uomini con partner femminili in età fertile o in stato di gravidanza devono essere avvisati della necessità di usare un metodo contraccettivo efficace durante il trattamento con Talzenna e per almeno 4 mesi dopo l'ultima dose e di astenersi dalla donazione di sperma (cfr. «Avvertenze e misure precauzionali»).
Gravidanza
Non sono disponibili dati sull'utilizzo di Talzenna in gravidanza. Negli studi sugli animali è stata evidenziata una tossicità embriofetale (cfr. «Dati preclinici»).
Qualora una paziente rimanga incinta durante la terapia con Talzenna, dovrà essere informata del potenziale rischio per il feto.
Allattamento
Non è noto se talazoparib sia escreto nel latte materno umano. Non è possibile escludere un rischio per neonati/lattanti. Pertanto, l'allattamento al seno non è raccomandato durante il trattamento con Talzenna e per almeno un mese dopo l'ultima dose.
Fertilità
Non sono disponibili dati sulla fertilità nei pazienti. Sulla base di dati preclinici su ovaie e testicoli, è possibile che il trattamento con Talzenna comprometta la fertilità maschile e femminile (cfr. «Dati preclinici»).
Effetti sulla capacità di condurre veicoli e sull'impiego di macchine
Non sono stati effettuati studi in merito agli effetti di talazoparib sulla capacità di condurre veicoli e sull'impiego di macchine . Talzenna può avere un effetto moderato sulla capacità di guidare veicoli o sulla capacità di utilizzare macchine. Se durante il trattamento con talazoparib i pazienti manifestano stanchezza/astenia o capogiri, è richiesta cautela nella guida di veicoli o nell'utilizzo di macchine.
Effetti indesiderati
Riassunto del profilo di sicurezza
Il profilo di sicurezza complessivo di talazoparib è basato sui dati aggregati di 494 pazienti che hanno ricevuto talazoparib a un dosaggio di 1 mg al giorno per il trattamento di tumori solidi nell'ambito di studi clinici, inclusi 286 pazienti dello studio di Fase III 1009 e 83 pazienti di uno studio di Fase II non randomizzato affetti da cancro della mammella localmente avanzato o metastatico con mutazione germinale BRCA.
In questa popolazione di pazienti, gli effetti indesiderati più comuni (≥25%) sono stati stanchezza (57.1%), anemia (49.6%), nausea (44.3%), neutropenia (30.2%), trombocitopenia (29.6%) e cefalea (26.5%). Gli effetti indesiderati di Grado ≥3 più comuni (≥10%) riconducibili a talazoparib sono stati anemia (35.2%), neutropenia (17.4%) e trombocitopenia (16.8%).
Aggiustamenti della dose (riduzioni o interruzioni della dose) a causa di un qualsiasi effetto indesiderato si sono resi necessari nel 62.3% dei pazienti trattati con talazoparib. Gli effetti indesiderati più comuni che hanno determinato un aggiustamento della dose sono stati anemia (33.0%), neutropenia (15.8%) e trombocitopenia (13.4%).
Un'interruzione definitiva a causa di un effetto indesiderato è stata osservata nel 3.6% dei pazienti trattati con talazoparib. La durata mediana dell'esposizione è stata di 5.4 mesi (intervallo 0.03-61.1).
La selezione degli effetti indesiderati si basa sui dati aggregati; le indicazioni della frequenza riportate di seguito si basano sullo studio 1009. Gli effetti indesiderati sono elencati secondo la classificazione organica e ponderati per grado di frequenza, tenendo conto delle seguenti definizioni: «molto comune» (≥1/10), «comune» (≥1/100, <1/10), «non comune» (≥1/1000, <1/100), «raro» (≥1/10'000, <1/1000), «molto raro» (<1/10'000).
Patologie del sistema emolinfopoietico
Molto comune: anemia (52.8% [Grado 3: 38.5%, Grado 4: 0.7%]; inclusi anemia, ematocrito diminuito, emoglobina diminuita), neutropenia (34.6% [Grado 3: 17.8%, Grado 4: 3.1%]; incluse neutropenia e conta dei neutrofili diminuita), trombocitopenia (26.9% [Grado 3: 11.2%, Grado 4: 3.5%]; incluse trombocitopenia e conta piastrinica diminuita), leucopenia (17.1% [Grado 3: 6.3%, Grado 4: 0.3%]; incluse leucopenia e conta dei leucociti diminuita).
Comune: linfopenia (incluse linfopenia e conta dei leucociti diminuita).
Disturbi del metabolismo e della nutrizione
Molto comune: appetito ridotto (21.3% [Grado 3: 0.3%]).
Patologie del sistema nervoso
Molto comune: cefalea (32.5% [Grado 3: 1.7%]), capogiri (16.8% [Grado 3: 0.3%]), disgeusia (10.1%).
Patologie gastrointestinali
Molto comune: nausea (48.6% [Grado 3: 0.3%]), vomito (24.8% [Grado 3: 2.4%]), diarrea (22.0% [Grado 3: 0.7%]), dolore addominale (19.2% [Grado 3: 0.7%]; inclusi dolore addominale, dolore addominale superiore, fastidio addominale e dolore addominale inferiore).
Comune: dispepsia, stomatite.
Patologie della cute e del tessuto sottocutaneo
Molto comune: alopecia (25.2%).
Patologie generali
Molto comune: stanchezza (62.2% [Grado 3: 3.1%]; incluse stanchezza e astenia).
La notifica di effetti collaterali sospetti dopo l'omologazione del medicamento è molto importante. Consente una sorveglianza continua del rapporto rischio-benefico del medicamento. Chi esercita una professione sanitaria è invitato a segnalare qualsiasi nuovo o grave effetto collaterale sospetto attraverso il portale online ElViS (Electronic Vigilance System). Maggiori informazioni sul sito www.swissmedic.ch.
Posologia eccessiva
Non esiste un trattamento specifico in caso di sovradosaggio di talazoparib e i sintomi di un sovradosaggio non sono stati chiariti. In caso di sovradosaggio, il trattamento con talazoparib deve essere interrotto e il medico deve prendere in considerazione la decontaminazione gastrica, adottare misure di supporto generali e istituire un trattamento sintomatico.
Proprietà/Effetti
ATC-Code
L01XX60
Meccanismo d'azione
Talazoparib è un forte inibitore degli enzimi PARP (PARP1 e PARP2). Gli enzimi PARP sono coinvolti nelle vie di segnalazione della risposta ai danni del DNA cellulare, come ad es. la riparazione del DNA, la trascrizione genica, la regolazione del ciclo cellulare e la morte cellulare. I PARP-inibitori (PARPi) esercitano effetti citotossici sulle cellule tumorali mediante 2 meccanismi: l'inibizione dell'attività catalitica di PARP e la cattura (o «trapping») di PARP, per effetto della quale le proteine PARP legate ad un PARPi non possono facilmente dissociarsi dal DNA danneggiato, impedendo quindi la riparazione, la replicazione e la trascrizione del DNA, con conseguente apoptosi e/o morte cellulare.
Farmacodinamica
Il trattamento di linee cellulari tumorali che presentano difetti nei geni preposti alla riparazione del DNA con talazoparib come singolo principio attivo porta a un aumento dell'espressione di γH2AX e a un incremento delle rotture del doppio filamento del DNA, con conseguente riduzione della proliferazione cellulare e aumento dell'apoptosi. La forte citotossità osservata con talazoparib nei riguardi di più linee cellulari tumorali con mutazioni nelle vie di segnalazione della risposta ai danni del DNA (vie di segnalazione DDR) può essere ricondotta all'inibizione dell'attività catalitica di PARP e alla cattura efficace di PARP. L'attività antitumorale di talazoparib è stata osservata anche in un modello di xenotrapianto di cancro della mammella con mutazione BRCA derivato da un paziente (patient-derived xenograft, PDX) che era stato precedentemente trattato con un regime terapeutico a base di platino. In questo modello di PDX, talazoparib ha ridotto la crescita tumorale e incrementato la concentrazione di γH2AX e l'apoptosi nei tumori.
Elettrocardiogramma
Gli effetti di talazoparib sulla ripolarizzazione cardiaca sono stati analizzati mediante elettrocardiogramma (ECG) sincronizzato eseguito per valutare il rapporto tra la variazione dell'intervallo QT corretto per la frequenza cardiaca (QTc) rispetto all'inizio del trattamento e le concentrazioni plasmatiche corrispondenti di talazoparib in 37 pazienti con tumori solidi in stadio avanzato. Talazoparib non ha avuto effetti clinicamente rilevanti sul prolungamento dell'intervallo QTc alla dose massima clinicamente raccomandata di 1 mg una volta al giorno.
Efficacia clinica
Studio di Fase III randomizzato C3441009 (EMBRACA)
L'uso di talazoparib rispetto alla chemioterapia (capecitabina, eribulina, gemcitabina, vinorelbina) in pazienti con cancro della mammella HER2-negativo localmente avanzato o metastatico con mutazione germinale BRCA precedentemente trattati con un massimo di 3 regimi chemioterapici citotossici per il trattamento della malattia localmente avanzata o metastatica è stato esaminato in uno studio multicentrico, a 2 bracci, in parallelo, randomizzato, in aperto (Studio 1009).
I pazienti dovevano aver precedentemente ricevuto trattamento con un'antraciclina e/o un taxano. I pazienti precedentemente sottoposti a terapia a base di platino per il trattamento di una malattia in stadio avanzato non dovevano aver mostrato segni di progressione della malattia durante la terapia a base di platino né una precedente recidiva (<6 mesi), in caso fossero stati trattati nel contesto neoadiuvante o adiuvante. Non erano ammesse precedenti terapie con PARP-inibitori.
Un totale di 431 pazienti è stato randomizzato in un rapporto di 2:1 a talazoparib (n=287) o alla chemioterapia (n=144). I pazienti sono stati stratificati in base al numero di chemioterapie citotossiche (0 vs. 1, 2 o 3) precedentemente ricevuto, allo «stato triplo negativo» (cancro della mammella triplo negativo [TNBC] vs. non-TNBC) e metastasi del sistema nervoso centrale (sì/no). Le caratteristiche all'inizio del trattamento erano sostanzialmente analoghe in entrambi i gruppi. L'età mediana era di 45 anni (intervallo 27-84 anni, 63% <50 anni, 9% ≥65 anni) nel braccio di trattamento con talazoparib e di 50 anni (intervallo 24-88, 47% <50 anni, 7% ≥65 anni) nel braccio della chemioterapia. La maggior parte dei pazienti nel braccio di trattamento con talazoparib o della chemioterapia erano bianchi (rispettivamente 66.9% e 75.0%) e di sesso femminile (rispettivamente 99% e 98%). In totale, sette pazienti (4 [1.7%] nel braccio di trattamento con talazoparib, 3 [2.1%] nel braccio della chemioterapia) erano di sesso maschile. Lo stato di validità ECOG all'inclusione nello studio era pari a 0 o 1 per il 97.7% dei pazienti. Circa il 55.9% dei pazienti presentava una malattia positiva per il recettore degli ormoni (per il recettore degli estrogeni [ER] positivo o per il recettore del progesterone [PR] positivo); il 44.1% dei pazienti presentava TNBC. Il 38.7% dei pazienti non aveva precedentemente ricevuto trattamento per la malattia avanzata o metastatica; il 37.3% dei pazienti aveva ricevuto 1 precedente regime terapeutico, il 19.9% 2 e il 4.2% >3. Il 76 dei pazienti era stato precedentemente trattato con platino. Complessivamente, l'88% dei pazienti con malattia positiva per il recettore degli ormoni aveva ricevuto una precedente terapia endocrina; nel gruppo con malattia avanzata, i pazienti che avevano ricevuto una precedente terapia endocrina erano il 58.5%.
L'endpoint primario di efficacia era la sopravvivenza libera da progressione (Progression Free Survival, PFS) valutata in base ai Criteri di valutazione della risposta nei tumori solidi (Response Evaluation Criteria In Solid Tumours, RECIST) e misurata mediante valutazione centrale indipendente in cieco (blinded independent central review, BICR). Gli endpoint secondari erano, tra gli altri, il tasso di risposta obiettiva (Objective Response Rate, ORR), la sopravvivenza complessiva (Overall Survival, OS), e la durata della risposta (Duration of Response, DR).
Nell'endpoint primario della PFS è emerso per talazoparib un vantaggio significativo rispetto al braccio di controllo, con una PFS mediana di 8.6 mesi (IC 95%: 7.2-9.3) vs 5.6 mesi (IC 95%: 4.2, 6.7) (HR 0.54, IC 95%: 0.41, 0.71; p<0.0001). Le analisi dei sottogruppi per la valutazione della PFS sono risultate generalmente a favore di talazoparib rispetto alla chemioterapia. Queste includevano analisi dei sottogruppi in base ai fattori di stratificazione predefiniti del numero di precedenti chemioterapie citotossiche, dello «stato triplo negativo» e dell'anamnesi di metastasi al sistema nervoso centrale. In 76 pazienti trattati con precedente terapia a base di platino, si è osservata una risposta diversa a talazoparib (HR 0.76, IC 95% 0.40-1.45) rispetto ai pazienti non sottoposti a precedente trattamento a base di platino (HR 0.52, IC 95% 0.39-0.71).
L'ORR era del 62.6% nel braccio di trattamento con talazoparib contro il 27.2% nel gruppo di controllo; la DR mediana era di 5.4 mesi nel braccio di trattamento con talazoparib contro i 3.1 mesi nel gruppo della chemioterapia.
I dati ad interim per la OS (HR 0.76, IC 95% 0.55-1.06, OS mediana 22.3 mesi con talazoparib e 19.5 mesi nel braccio di controllo) non erano, al momento dell'analisi principale dello studio, ancora significativi.
Sicurezza ed efficacia nei pazienti anziani
Dei 409 pazienti trattati con talazoparib, 85 (17.2%) avevano un'età ≥65 anni. In generale non sono state riscontrate differenze tra questi pazienti e i pazienti più giovani per quanto riguarda la sicurezza o l'efficacia di talazoparib, ma non è possibile escludere una maggiore sensibilità di alcuni soggetti più anziani.
Farmacocinetica
L'esposizione a talazoparib dopo la somministrazione giornaliera di dosi multiple è generalmente aumentata in modo proporzionale alla dose lungo tutto l'intervallo da 0.025 mg a 2 mg. Dopo la somministrazione giornaliera ripetuta di talazoparib 1 mg ai pazienti, la media geometrica dell'area sotto la curva concentrazione-tempo (AUC) e la concentrazione plasmatica massima (Cmax) osservata per talazoparib allo stato stazionario rientravano nell'intervallo compreso tra 126 ng•h/ml a 208 ng•h/ml o tra 11.4 ng/ml a 19.1 ng/ml. Dopo la somministrazione giornaliera ripetuta, le concentrazioni plasmatiche di talazoparib hanno raggiunto lo stato stazionario nell'arco di 2-3 settimane. Il rapporto mediano di accumulo di talazoparib dopo la somministrazione orale ripetuta di 1 mg una volta al giorno rientrava nell'intervallo 2.3-5.2.
Assorbimento
Dopo somministrazione orale di talazoparib, le concentrazioni plasmatiche massime sono state raggiunte in un tempo mediano di 1-2 ore. Non sono stati condotti studi sulla biodisponibilità assoluta nell'uomo. Sulla base dei dati sull'eliminazione nelle urine, la biodisponibilità assoluta è comunque almeno del 54.6%, con una frazione assorbita pari almeno al 68.7% (cfr. «Farmacocinetica - Eliminazione).
Effetti dell'alimentazione: l'assunzione con il cibo ha portato a una riduzione della velocità ma non del grado di assorbimento. Dopo una singola dose orale da 0.5 mg di talazoparib in combinazione con un pasto ad alto contenuto di grassi e calorie (circa 827 calorie; 57% di grassi), la Cmax media di talazoparib è risultata ridotta di circa il 46% e la Tmax mediana prolungata da 1 a 4 ore, mentre la AUCinf è rimasta invariata.
Distribuzione
Il volume medio di distribuzione apparente (Vss/F) di talazoparib era di 420 l. In vitro, talazoparib si lega per circa il 74% alle proteine plasmatiche indipendentemente dalla concentrazione nell'intervallo di concentrazione compreso tra 0.01 µM e 1 µM.
Metabolismo
Talazoparib viene metabolizzato a livello epatico in misura minima nell'uomo. Dopo somministrazione orale di una singola dose da 1 mg di [14C]talazoparib nell'uomo, non è stato rilevato alcun metabolita circolante nel plasma e talazoparib è stata l'unica sostanza derivante dal medicamento di cui è stata comprovata la presenza. Nessun metabolita che rappresentasse da solo più del 10% della dose somministrata è stato recuperato nelle urine o nelle feci. Le vie metaboliche di talazoparib individuate nell'uomo sono: 1) monossidazione, 2) disidratazione, 3) coniugazione di monodesfluoro-talazoparib a cisteina e 4) glucuroconiugazione.
Eliminazione
L'eliminazione di talazoparib immodificato avviene principalmente per via urinaria. Il 68.7% di una dose radioattiva è stato recuperato nelle urine (54.6% come talazoparib immodificato). Il 19.7% della dose radioattiva è stato recuperato nelle feci (13.6% come talazoparib immodificato). L'emivita plasmatica terminale media di talazoparib è di 89.8 h e la clearance basato sulla popolazione orale apparente media (CL/F) nei pazienti oncologici era di 6.45 l/h.
Cinetica di gruppi di pazienti speciali
Disturbi della funzionalità epatica
I risultati di un'analisi farmacocinetica di popolazione condotta su 490 pazienti, 118 dei quali presentavano una lieve compromissione della funzionalità epatica (bilirubina totale ≤1.0 volte l'ULN e AST >ULN oppure bilirubina totale >1.0-1.5 volte l'ULN e AST qualsiasi) non hanno evidenziato effetti di una lieve compromissione della funzionalità epatica sulla PK di talazoparib. La PK di talazoparib non è stata esaminata in pazienti con compromissione epatica da moderata (bilirubina totale >1.5-3.0 volte l'ULN e AST qualsiasi) a grave (bilirubina totale >3.0 volte l'ULN e AST qualsiasi).
Disturbi della funzionalità renale
Sulla base di un'analisi farmacocinetica di popolazione condotta su 490 pazienti, 132 dei quali presentavano una lieve compromissione della funzionalità renale (60 ml/min ≤ CrCl <90 ml/min), 33 una compromissione moderata della funzionalità renale (30 ml/min ≤CrCl <60 ml/min) e 1 una grave compromissione della funzionalità renale (CrCl <30 ml/min), la CL/F di talazoparib nei pazienti con compromissione della funzionalità renale lieve e moderata è risultata ridotta rispettivamente del 14.4% e del 37.1% (corrispondente a un aumento dell'AUC pari rispettivamente al 16.8% e al 59%) rispetto ai pazienti con funzionalità renale nella norma (CrCl ≥90 ml/min). Non sono disponibili sufficienti dati che consentano di stimare gli effetti di una grave compromissione della funzionalità renale sulla CL/F di talazoparib in questa popolazione di pazienti. La PK di talazoparib non è stata esaminata nei pazienti dializzati.
Bambini e adolescenti
La farmacocinetica di talazoparib non è stata esaminata nei pazienti di età ≤18 anni.
Età, sesso, appartenenza etnica e peso corporeo
È stata condotta un'analisi farmacocinetica di popolazione con i dati di 490 pazienti oncologici al fine di valutare l'impatto dell'età (intervallo 18-88 anni), del sesso (53 uomini e 437 donne), dell'appartenenza etnica (361 bianchi, 41 asiatici, 16 neri, 9 altra etnia e 63 di etnia non indicata) e del peso corporeo (intervallo 35.7-162 kg) sulla PK di talazoparib. I risultati hanno evidenziato che età, sesso, appartenenza etnica e peso corporeo non hanno alcun effetto clinicamente rilevante sulla PK di talazoparib.
Dati preclinici
Tossicità cronica (o tossicità per somministrazione ripetuta)
In alcuni studi di tossicità a dosi ripetute, talazoparib è stato somministrato a ratti e cani per un periodo fino a 13 settimane. I principali riscontri sono stati, tra gli altri, l'ipocellularità del midollo osseo con una riduzione dose-dipendente delle cellule ematopoietiche, deplezione del tessuto linfoide in più organi, apoptosi nell'apparato gastrointestinale, necrosi di singoli epatociti e atrofia e/o alterazioni degenerative a carico di testicoli, epididimi e tubuli seminiferi. Tali risultati sono stati osservati a concentrazioni plasmatiche clinicamente rilevanti. Ulteriori risultati a concentrazioni plasmatiche più alte di quelle clinicamente rilevanti (intervallo di 5 volte) sono state un aumento dose-dipendente dell'apoptosi/necrosi nelle ovaie. La maggior parte degli esiti istopatologici era generalmente reversibile, mentre i risultati relativi ai testicoli erano parzialmente reversibili dopo 4 settimane dall'interruzione della dose. Questi risultati di tossicità sono coerenti con la farmacologia di talazoparib e il relativo modello di distribuzione nei tessuti.
Mutagenicità
Talazoparib non è risultato mutageno in un test di mutazione batterica inversa (test di Ames). Talazoparib è risultato clastogenico in un test di aberrazione cromosomica in vitro condotto su linfociti di sangue periferico umano e in un test in vivo del micronucleo di ratto a esposizioni simili a dosi clinicamente rilevanti. La clastogenicità è coerente con l'instabilità genomica derivante dalla farmacologia primaria di talazoparib, a indicare il potenziale di genotossicità nell'uomo.
Cancerogenicità
Non sono stati condotti studi di cancerogenicità con talazoparib.
Tossicità per la riproduzione
Talazoparib è teratogeno e ha evidenziato una tossicità embriofetale nel ratto a concentrazioni plasmatiche clinicamente rilevanti.
Altre indicazioni
Stabilità
Il medicamento non deve essere utilizzato oltre la data indicata con «EXP» sul contenitore.
Indicazioni particolari concernenti l'immagazzinamento
Non conservare a temperature superiori a 30 °C e tenere fuori dalla portata dei bambini.
Numero dell'omologazione
67141 (Swissmedic).
Titolare dell’omologazione
Pfizer AG, Zürich.
Stato dell'informazione
Dicembre 2019
LLD V004
Composition
Principes actifs
Talazoparibum ut Talazoparibi tosilas.
Excipients
Gélule à 0.25 mg: Cellulosum microcristallinum silificatum (sMCC), hypromellosum, titanii dioxidum, ferrum oxydatum flavum, lacca, propylenglycolum, ammonii hydroxidum, ferrum oxydatum nigrum, kalii hydroxidum.
Gélule à 1.0 mg: Cellulosum microcristallinum silificatum (sMCC), hypromellosum, titanii dioxidum, ferrum oxydatum flavum, ferrum oxydatum rubrum, lacca, propylenglycolum, ammonii hydroxidum, ferrum oxydatum nigrum, kalii hydroxidum.
Forme pharmaceutique et quantité de principe actif par unité
Gélule.
Gélule à 0.25 mg: 1 gélule contient 0.363 mg de talazoparibtosylate, soit 0.25 mg de talazoparib sous forme de base libre. Gélules à base d'hypromellose (HPMC) ivoire et blanches sur lesquelles les mentions «Pfizer» et «TLZ 0.25» sont imprimées en noir.
Gélule à 1.0 mg: 1 gélule contient 1,453 mg de talazoparibtosylate, soit 1 mg de talazoparib sous forme de base libre. Gélules à base d'hypromellose (HPMC) rouge clair et blanches sur lesquelles les mentions «Pfizer» et «TLZ 1» sont imprimées en noir.
Indications/Possibilités d’emploi
Talzenna est indiqué dans le traitement de patients adultes atteints d'un cancer du sein localement avancé ou métastatique négatif au récepteur 2 du facteur de croissance épidermique humain (HER2 négatif) et présentant une mutation germinale BRCA, ayant déjà reçu un traitement par une anthracycline et/ou un taxane (en l'absence de contre-indication) dans une situation néoadjuvante, adjuvante ou localement avancée/métastatique.
Les patients souffrant d'un cancer du sein positif aux récepteurs hormonaux (HR positif) doivent avoir développé une progression sous traitement endocrinien approprié préalable ou être considérés comme non éligibles à un traitement endocrinien.
Posologie/Mode d’emploi
Le traitement par Talzenna doit être instauré et surveillé par un médecin expérimenté dans l'utilisation des médicaments anticancéreux.
Le traitement par Talzenna peut être envisagé lorsque les patients présentent une mutation germinale BRCA délétère avérée ou soupçonnée (c'est-à-dire, toute mutation qui perturbe la fonction génique normale).
Le dépistage des mutations des gènes BRCA1 et BRCA2 associés au cancer du sein héréditaire doit être effectué par des laboratoires expérimentés utilisant une méthode de test validée.
Posologie usuelle
La dose recommandée de Talzenna est de 1 mg une fois par jour. Le traitement doit être poursuivi jusqu'à la survenue d'une progression de la maladie ou jusqu'à l'apparition d'une toxicité inacceptable.
Ajustement de la posologie du fait d'effets indésirables / d'interactions
Un ajustement posologique de Talzenna ou une interruption du traitement est recommandée en fonction de la sécurité et de la tolérance individuelles (voir tableau 2). Les réductions posologiques recommandées sont présentées dans le tableau 1.
Tableau 1. Ajustement posologique recommandé de Talzenna en cas de toxicités
Palier de dose | |
Dose recommandée | 1 mg (une gélule de 1 mg) une fois par jour |
Première réduction posologique | 0.75 mg (trois gélules de 0.25 mg) une fois par jour |
Deuxième réduction posologique | 0.5 mg (deux gélules de 0.25 mg) une fois par jour |
Troisième réduction posologique | 0.25 mg (une gélule de 0.25 mg) une fois par jour |
Un hémogramme complet doit être réalisé avant l'instauration du traitement par Talzenna, puis tous les mois pendant le traitement et si cliniquement indiqué (voir Tableau 2 et «Mises en garde et précautions»).
Tableau 2. Ajustement de la dose et procédure à appliquer en cas d'effets indésirables
Interruption de l'administration de Talzenna jusqu'à récupération à | Reprise du traitement par Talzenna | |
Hémoglobine <8 g/dl | ≥9 g/dl | Reprise du traitement à une dose inférieure. |
Numération plaquettaire <50'000/μl | ≥75'000/μl | |
Numération des neutrophiles <1'000/μl | ≥1'500/µl | |
Effets indésirables non hématologiques de grade 3 ou de grade 4 | ≤Grade 1 | Une reprise du traitement à une dose réduite ou l'arrêt du traitement doivent être envisagés. |
Traitement concomitant par des inhibiteurs de la glycoprotéine P (P‑gp) ou par la BCRP (Breast Cancer Resistance Protein)
Pour obtenir des recommandations concernant les ajustements posologiques, voir «Interactions».
Instructions posologiques particulières
Aucun ajustement posologique n'est nécessaire en fonction de l'âge, du sexe, de l'origine ethnique ou du poids corporel du patient (voir «Pharmacocinétique»).
Patients présentant des troubles de la fonction hépatique
Aucun ajustement posologique n'est nécessaire pour les patients présentant une insuffisance hépatique légère (bilirubine totale ≤1x la limite supérieure de la normale [LSN] et aspartate aminotransférase [ASAT] >LSN, ou bilirubine totale >1.0 à 1.5x LSN et toute ASAT). Talzenna n'a pas été étudié chez les patients présentant une insuffisance hépatique modérée (bilirubine totale >1.5 à 3.0x LSN et toute ASAT) ou sévère (bilirubine totale >3.0x LSN et toute ASAT) (voir «Pharmacocinétique»).
Patients présentant des troubles de la fonction rénale
Aucun ajustement posologique n'est nécessaire pour les patients présentant une insuffisance rénale légère (60 ml/min ≤ clairance de la créatinine [ClCr] <90 ml/min). Pour les patients présentant une insuffisance rénale modérée (30 ml/min ≤ ClCr <60 ml/min), la posologie recommandée de Talzenna est de 0.75 mg une fois par jour. Talzenna n'a pas été étudié chez les patients présentant une insuffisance rénale sévère (ClCr <30 ml/min) ni chez les patients nécessitant une hémodialyse (voir «Pharmacocinétique»).
Patients âgés
Aucun ajustement posologique n'est nécessaire chez les patients âgés (≥65 ans) (voir «Pharmacocinétique»).
Enfants et adolescents
La sécurité et l'efficacité de Talzenna chez les patients pédiatriques n'ont pas été étudiées.
Prise retardée
Si le patient vomit ou oublie de prendre une dose, aucune dose supplémentaire ne doit être prise. La dose suivante sera prise à l'heure habituelle.
Mode d'administration
Talzenna doit être administré par voie orale. Les gélules doivent être avalées entières et ne doivent être ni ouvertes ni dissoutes. Elles peuvent être prises au cours ou en dehors des repas.
Contre-indications
Hypersensibilité au talazoparib ou à l'un des excipients (voir «Composition»).
Allaitement (voir «Grossesse, Allaitement»).
Mises en garde et précautions
Myélosuppression
Des cas de myélosuppression, incluant anémie, leucopénie/neutropénie et/ou thrombocytopénie, ont été rapportés chez des patients traités par le talazoparib (voir «Effets indésirables»). Le traitement par le talazoparib ne peut être initié qu'une fois que le patient a récupéré de toute toxicité hématologique induite par un traitement antérieur (≤grade 1).
Des précautions doivent être prises en vue de surveiller régulièrement les paramètres hématologiques et les signes associés à l'anémie, la leucopénie/neutropénie et/ou la thrombocytopénie chez les patients recevant du talazoparib. En cas de survenue de tels événements, des ajustements posologiques (réduction ou interruption) sont recommandés (voir «Posologie/Mode d'emploi»). Un traitement de soutien, avec ou sans transfusion de sang et/ou de plaquettes et/ou administration de facteurs de stimulation des colonies peut être instauré en fonction des besoins.
Syndrome myélodysplasique/leucémie aiguë myéloïde
Des cas de syndrome myélodysplasique/leucémie aiguë myéloïde (SMD/LAM) ont été rapportés chez des patients traités par des inhibiteurs de la poly(adénosine diphosphate[ADP]-ribose) polymérase (PARP), dont le talazoparib. Au total, 2 cas de SMD/LAM ont été rapportés sur 584 patients atteints de tumeurs solides (0.3%) traités par le talazoparib dans les études cliniques. Les facteurs susceptibles de contribuer au développement d'un SMD/LAM incluent des antécédents de chimiothérapie à base de platine, d'autres agents endommageant l'ADN ou de radiothérapie. Un hémogramme complet doit être obtenu avant le début du traitement, puis surveillé chaque mois pendant le traitement afin d'identifier des signes éventuels de toxicité hématologique. Si la présence d'un SMD ou d'une LAM est confirmée, le traitement par le talazoparib doit être arrêté.
Toxicité embryofœtale
Une toxicité embryofœtale a été démontrée dans des études chez l'animal et le talazoparib s'est révélé clastogène dans des essais in vitro et in vivo (voir «Données précliniques»).
Interactions
Le talazoparib est un substrat des transporteurs de médicaments P‑gp BCRP. Il est éliminé principalement par voie rénale sous forme inchangée.
Interactions pharmacocinétiques
Effet du talazoparib sur d'autres médicaments
Effet du talazoparib sur les enzymes CYP
In vitro, le talazoparib n'était pas un inhibiteur des cytochromes (CYP)1A2, CYP2B6, CYP2C8, CYP2C9, CYP2C19, CYP2D6 ou CYP3A4/5, ni un inducteur de CYP1A2, CYP2B6 ou CYP3A4 aux concentrations cliniquement pertinentes.
Effet du talazoparib sur les transporteurs membranaires
In vitro, le talazoparib n'a inhibé aucun des principaux transporteurs membranaires intestinaux, hépatiques ou rénaux (P-gp, BCRP, polypeptide de transport d'anions organiques [OATP]1B1, OATP1B3, transporteur de cations organiques [OCT]1, OCT2, transporteur d'anions organiques [OAT]1, OAT3, pompe d'exportation des sels biliaires [BSEP], la protéine d'extrusion de multiples médicaments et toxines [MATE]1 et MATE2-K) aux concentrations cliniquement pertinentes.
Effet du talazoparib sur les enzymes UGT
In vitro, le talazoparib n'a inhibé aucune des principales isoformes de l'uridine-diphosphate glucuronosyltransférase (UGT) (1A1, 1A4, 1A6, 1A9, 2B7 et 2B15) aux concentrations cliniquement pertinentes.
Effets d'autres médicaments sur le talazoparib
Effet des inhibiteurs de la P‑gp
Les inhibiteurs puissants de la P‑gp peuvent augmenter l'exposition au talazoparib. L'utilisation concomitante d'inhibiteurs puissants de la P‑gp doit être évitée pendant un traitement par le talazoparib. Une administration concomitante ne devrait être envisagée qu'après une évaluation rigoureuse du bénéfice potentiel par rapport aux risques. La dose de Talzenna doit être réduite à 0.75 mg une fois par jour chez les patients qui doivent recevoir simultanément un inhibiteur puissant de la P‑gp (y compris, mais pas seulement: amiodarone, carvédilol, clarithromycine, cobicistat, darunavir, dronédarone, érythromycine, indinavir*, itraconazole, kétoconazole, lapatinib, lopinavir, propafénone, quinidine*, ranolazine, ritonavir, saquinavir, télaprévir*, tipranavir, valspodar* et vérapamil [*non autorisés en Suisse]). Lorsque l'inhibiteur puissant n'est plus administré, il faut augmenter la dose de Talzenna (après 3 à 5 demi-vies de l'inhibiteur) à la dose utilisée avant le début du traitement par l'inhibiteur puissant de la P‑gp.
Les données provenant d'une étude sur les interactions médicamenteuses chez des patients atteints de tumeurs solides à un stade avancé ont indiqué que l'administration concomitante d'un inhibiteur de la P‑gp, l'itraconazole (multiples doses de 100 mg deux fois par jour) et de talazoparib (dose unique de 0.5 mg) a multiplié l'exposition totale (AUCinf) et la concentration plasmatique maximale (Cmax) du talazoparib par respectivement 1.56 et 1.40, comparativement à une dose unique de 0.5 mg de talazoparib.
Effet des inducteurs de la P‑gp
Les données provenant d'une étude sur les interactions médicamenteuses chez des patients atteints de tumeurs solides à un stade avancé ont indiqué que l'administration concomitante d'un inducteur de la P‑gp, la rifampicine (multiples doses de 600 mg une fois par jour) et de talazoparib (une dose unique de 1 mg) a multiplié la Cmax du talazoparib par 1.37 alors que l'AUCinf n'a pas été affectée, comparativement à une dose unique de 1 mg de talazoparib administré seul. Aucun ajustement posologique n'est nécessaire en cas d'administration d'inducteurs de la P‑gp.
Effet des inhibiteurs de la BCRP
L'effet des inhibiteurs de la BCRP sur la PK du talazoparib n'a pas été étudié. L'utilisation concomitante d'inhibiteurs puissants de la BCRP (y compris, mais pas uniquement: curcumine et ciclosporine) doit être évitée. Si l'administration concomitante ne peut être évitée, les patients doivent être surveillés, car les effets indésirables pourraient éventuellement être accrus.
Effet des antiacides
Des analyses PK de population indiquent que l'administration concomitante d'antiacides, y compris les inhibiteurs de la pompe à protons (IPP) et les antagonistes des récepteurs de l'histamine 2 (H2RA) ou d'autres antiacides n'a pas d'impact significatif sur l'absorption du talazoparib.
Grossesse/Allaitement
Femmes en âge de procréer/Contraception chez les hommes et les femmes
Les femmes en âge de procréer ne doivent pas démarrer une grossesse pendant le traitement par Talzenna et ne doivent pas être enceintes au début du traitement. Avant le traitement, un test de grossesse doit être effectué chez toutes les femmes en âge de procréer (voir «Mises en garde et précautions»).
Les patientes doivent utiliser une méthode de contraception très fiable pendant le traitement et pendant au moins 7 mois après la fin du traitement. Les patients de sexe masculin ayant une partenaire en âge de procréer ou une partenaire enceinte doivent utiliser une méthode de contraception fiable et renoncer à faire don de leur sperme pendant le traitement par Talzenna et pendant au moins 4 mois après la dernière dose (voir «Mises en garde et précautions»).
Grossesse
Il n'existe pas de données sur l'utilisation de Talzenna chez la femme enceinte. Les études effectuées avec le talazoparib chez l'animal ont mis en évidence une toxicité embryofœtale (voir «Données précliniques»).
Si une patiente devient enceinte pendant le traitement par Talzenna, elle doit être informée du risque potentiel pour le fœtus.
Allaitement
On ignore si le talazoparib est excrété dans le lait maternel. Un risque pour les nouveau-nés/nourrissons ne peut être exclu. Par conséquent, l'allaitement n'est pas recommandé pendant le traitement par Talzenna et pendant au moins un mois après la dernière dose.
Fertilité
Il n'existe aucune information concernant la fertilité des patients. Au vu des effets non cliniques observés sur les testicules et les ovaires, la fertilité masculine et féminine pourrait être compromise par le traitement par Talzenna (voir «Données précliniques»).
Effet sur l’aptitude à la conduite et l’utilisation de machines
Aucune étude concernant l'influence du talazoparib sur l'aptitude à la conduite ou à l'utilisation de machines n'a été effectuée. Talzenna peut avoir une influence modérée sur l'aptitude à la conduite ou l'utilisation de machines. Chez les patients qui éprouvent fatigue/asthénie ou sensation vertigineuse pendant le traitement par le talazoparib, la prudence est de mise lorsqu'ils conduisent un véhicule ou utilisent des machines.
Effets indésirables
Résumé du profil de sécurité
Le profil de sécurité global du talazoparib repose sur les données combinées de 494 patients ayant reçu, dans des études cliniques, du talazoparib à raison de 1 mg par jour pour traiter des tumeurs solides, y compris 286 patients issus d'une étude de phase III 1009 et 83 patients issus d'une étude non randomisée de phase II incluant des patients atteints de cancer du sein localement avancé ou métastatique avec des mutations germinales BRCA.
Les effets indésirables les plus fréquents (≥25%) dans cette population de patients étaient la fatigue (57.1%), l'anémie (49.6%), la nausée (44.3%), la neutropénie (30.2%), la thrombocytopénie (29.6%) et les céphalées (26.5%). Les effets indésirables de grade ≥3 les plus fréquents (≥10%) imputables au talazoparib étaient l'anémie (35.2%), la neutropénie (17.4%) et la thrombopénie (16.8%).
Des ajustements posologiques (réductions de la dose ou interruptions du traitement) en raison d'un effet indésirable quelconque ont été nécessaires chez 62.3% des patients traités par le talazoparib. Les effets indésirables les plus fréquents conduisant à des ajustements posologiques étaient l'anémie (33.0%), la neutropénie (15.8%) et la thrombocytopénie (13.4%).
Un arrêt définitif en raison d'un effet indésirable a été nécessaire chez 3.6% des patients traités par le talazoparib. La durée médiane d'exposition était de 5.4 mois (intervalle de 0.03 à 61.1).
La sélection des effets indésirables est basée sur la synthèse des données, et les données de fréquence suivantes reposent sur l'étude 1009. Les effets indésirables sont répertoriés par classe d'organes et pondérés par fréquence, en tenant compte des définitions suivantes: «très fréquents» (≥1/10), «fréquents» (≥1/100 à <1/10), «occasionnels» (≥1/1'000 à <1/100), «rares» (≥1/10'000 à <1/1'000), «très rares» (<1/10'000).
Affections hématologiques et du système lymphatique
Très fréquents: anémie (52.8% [grade 3: 38.5%, grade 4: 0.7%]; y compris anémie, hématocrite diminué et hémoglobine diminuée), neutropénie (34.6% [grade 3: 17.8%, grade 4: 3.1%]; y compris neutropénie et neutrophiles diminués), thrombocytopénie (26.9% [grade 3: 11.2%, grade 4: 3.5%]; y compris thrombocytopénie et numération thrombocytes diminuée), leucopénie (17.1% [grade 3: 6.3%, grade 4: 0.3%]; y compris leucopénie et numération des leucocytes diminuée).
Fréquents: lymphopénie (y compris lymphopénie et numération leucocytes diminuée).
Troubles du métabolisme et de la nutrition
Très fréquents: appétit diminué (21.3% [grade 3: 0.3%]).
Affections du système nerveux
Très fréquents: céphalée (32.5% [grade 3: 1.7%]), sensation vertigineuse (16.8% [grade 3: 0.3%]), dysgueusie (10.1%).
Affections gastro-intestinales
Très fréquents: nausée (48.6% [grade 3: 0.3%]), vomissement (24.8% [grade 3: 2.4%]), diarrhée (22.0% [grade 3: 0.7%]), douleur abdominale (19.2% [grade 3: 0.7%]; y compris douleur abdominale, douleur abdominale haute, gêne abdominale, douleur abdominale basse).
Fréquents: dyspepsie, stomatite.
Affections de la peau et du tissu sous-cutané
Très fréquents: alopécie (25.2%).
Troubles généraux
Très fréquents: fatigue (62.2% [grade 3: 3.1%]; y compris fatigue et asthénie).
L'annonce d'effets secondaires présumés après l'autorisation est d'une grande importance. Elle permet un suivi continu du rapport bénéfice-risque du médicament. Les professionnels de santé sont tenus de déclarer toute suspicion d'effet secondaire nouveau ou grave via le portail d'annonce en ligne ElViS (Electronic Vigilance System). Vous trouverez des informations à ce sujet sur www.swissmedic.ch.
Surdosage
Il n'existe aucun traitement particulier en cas de surdosage par le talazoparib et les symptômes de surdosage ne sont pas établis. En cas de surdosage, le traitement par le talazoparib doit être interrompu et les médecins doivent envisager une décontamination gastrique, mettre en œuvre des mesures de soutien générales et instaurer un traitement symptomatique.
Propriétés/Effets
Code ATC
L01XX60
Mécanisme d'action
Le talazoparib est un puissant inhibiteur des enzymes PARP, PARP1 et PARP2. Les enzymes PARP sont impliquées dans les voies de signalisation de réponse aux lésions de l'ADN cellulaire, p.ex. comme la réparation de l'ADN, la transcription génique, la régulation du cycle cellulaire et la mort cellulaire. Les inhibiteurs de PARP (PARPi) exercent des effets cytotoxiques sur les cellules cancéreuses grâce à 2 mécanismes: l'inhibition de l'activité catalytique des PARP et l'accumulation de PARP («PARP-Trapping» ou piégage de PARP), par laquelle la protéine PARP, liée à un PARPi, ne se dissocie plus facilement d'une lésion de l'ADN, ce qui empêche la réparation, la réplication et la transcription de l'ADN, entraînant ainsi l'apoptose et/ou la mort cellulaire.
Pharmacodynamique
Le traitement de lignées de cellules cancéreuses présentant des anomalies de gènes de réparation de l'ADN par le talazoparib en monothérapie entraîne une augmentation de l'expression de γH2AX et du nombre de cassures de l'ADN double brin, ce qui provoque une diminution de la prolifération cellulaire et une augmentation de l'apoptose. La forte cytotoxicité observée en lien avec le talazoparib contre de multiples lignées cellulaires tumorales avec des mutations dans les voies de signalisation de la réponse aux lésions de l'ADN (voies de signalisation DDR) peut être attribuée à son inhibition de l'activité catalytique des PARP et à son solide piégeage de PARP. L'activité anti-tumorale du talazoparib a aussi été observée dans un modèle de xénogreffe du cancer du sein avec BRCA muté dérivé de patient (patient-derived xenograft, PDX) dans lequel le patient avait précédemment reçu un traitement à base de platine. Dans ce modèle PDX, le talazoparib a réduit la croissance tumorale et a augmenté la concentration de γH2AX et l'apoptose dans les tumeurs.
Electrocardiographie
L'effet du talazoparib sur la repolarisation cardiaque a été évalué à l'aide d'électrocardiogrammes (ECG) appariés dans le temps pour étudier la relation entre la modification de l'intervalle QT corrigé en fonction de la fréquence cardiaque (QTc) par rapport à la ligne de base, et les concentrations plasmatiques correspondantes de talazoparib chez 37 patients présentant des tumeurs solides à un stade avancé. Le talazoparib n'a pas eu d'effet cliniquement pertinent sur l'allongement de l'intervalle QTc à la dose cliniquement recommandée maximale de 1 mg une fois par jour.
Efficacité clinique
Etude de phase III randomisée C3441009 (EMBRACA)
L'utilisation de talazoparib a été comparée à une chimiothérapie (capécitabine, éribuline, gemcitabine, vinorelbine) dans une étude ouverte, randomisée, parallèle, à 2 bras, multicentrique (étude 1009) chez des patients atteints d'un cancer du sein localement avancé ou métastatique HER2 négatif avec mutations germinales BRCA, ayant reçu au maximum 3 protocoles de chimiothérapie cytotoxique antérieurs pour le traitement de leur cancer localement avancé ou métastatique.
Les patients devaient avoir préalablement reçu un traitement par une anthracycline et/ou un taxane. Les patients ayant déjà reçu un traitement à base de platine contre un cancer avancé devaient n'avoir présenté aucun signe de progression de la maladie pendant le traitement à base de platine, ni aucune récidive précoce (<6 mois) dans le cas d'un traitement néoadjuvant ou adjuvant. Aucun traitement antérieur par un inhibiteur de PARP n'était autorisé.
Au total, 431 patients ont été randomisés suivant un ratio de 2:1 pour recevoir le talazoparib (n=287) ou une chimiothérapie (n=144). Les patients ont été stratifiés selon le nombre de chimiothérapies cytotoxiques antérieures (0 versus 1, 2 ou 3), selon le «statut triple négatif» du cancer (cancer du sein triple négatif [CSTN] vs non-[CSTN]) et selon les métastases du système nerveux central (oui vs non). Les caractéristiques à la ligne de base étaient globalement comparables dans les deux groupes. L'âge médian était de 45 ans (intervalle de 27 à 84 ans, 63% <50 ans, 9% ≥65 ans) dans le groupe talazoparib et de 50 ans (intervalle de 24 à 88 ans, 47% <50 ans, 7% ≥65 ans) dans le groupe sous chimiothérapie. La majorité des patients du groupe talazoparib et du groupe chimiothérapie étaient blancs (66.9% et 75.0%, respectivement) et de sexe féminin (99% et 98%, respectivement). Au total, sept patients (4 [1.7%] dans le groupe talazoparib et 3 [2.1%] dans le groupe chimiothérapie) étaient de sexe masculin. Lors de l'inclusion dans l'étude, l'indice de performance ECOG était de 0 ou 1 chez 97.7% des patients. Environ 55.9% des patients présentaient un cancer positif aux récepteurs hormonaux (soit positif aux récepteurs d'œstrogènes [ER positif] soit aux récepteurs de progestérone [PgR positif]); 44.1% des patients présentaient un CSTN. 38.7% des patients n'avaient pas reçu de traitement préalable d'un cancer avancé ou métastatique, 37.3% avaient reçu 1, 19.9% avaient reçu 2 et 4.2% avaient reçu >3 protocoles de traitement antérieurs. 76 des patients avaient reçu un traitement préalable à base de platine. Au total, 88% des patients atteints d'un cancer positif aux récepteurs hormonaux avaient reçu un traitement endocrinien antérieur; dans le groupe des patients à un stade avancé de la maladie, 58.5% avaient reçu un traitement endocrinien antérieur.
Le critère d'évaluation primaire de l'efficacité était la survie sans progression (Progression Free Survival, PFS) selon les critères RECIST (Response Evaluation Criteria In Solid Tumours, critères d'évaluation de la réponse des tumeurs solides), déterminée par un examen central indépendant en aveugle (blinded independent central review, BICR). Les critères d'évaluation secondaires comprenaient, entre autres, le taux de réponse objective (Objective Response Rate, ORR), la survie globale (Overall Survival, OS) et la durée de la réponse (Duration of Response, DR).
En ce qui concerne le critère d'évaluation primaire, à savoir la PFS, le talazoparib a présenté un avantage significatif par rapport au groupe de comparaison, avec une PFS médiane de 8.6 mois (IC à 95%: 7.2, 9.3) vs 5.6 mois (IC à 95%: 4.2, 6.7) (HR 0.54, IC à 95%: 0.41, 0.71; p<0.0001). Les analyses de sous-groupes concernant la PFS en comparaison avec la chimiothérapie ont penché de manière générale en faveur du talazoparib. Il s'agissait notamment d'analyses de sous-groupes pour les facteurs de stratification prédéfinis suivants: nombre de chimiothérapies cytotoxiques antérieures, «statut triple négatif» et antécédent de métastases dans le système nerveux central. Parmi les 76 patients traités précédemment par des platines, une réponse différente au talazoparib a été observée (HR 0.76, IC à 95%: 0.40-1.45) par rapport aux patients sans traitement antérieur par des platines (HR 0.52, IC à 95%: 0.39-0.71).
L'ORR était de 62.6% dans le groupe talazoparib contre 27.2% dans le groupe de comparaison; la durée de réponse médiane était de 5.4 mois dans le groupe talazoparib contre 3.1 mois dans le groupe sous chimiothérapie.
Les données provisoires concernant l'OS (HR: 0.76, IC à 95%: 0.55, 1.06, OS médiane: 22.3 mois sous talazoparib et 19.5 mois dans le groupe témoin) n'étaient pas encore significatives au moment de l'analyse principale de l'étude.
Sécurité et efficacité chez les patients âgés
Sur les 409 patients qui ont reçu du talazoparib, 85 (17.2%) étaient âgés de ≥65 ans. En général, aucune différence n'a été observée entre ces patients et les patients plus jeunes quant à la sécurité ou l'efficacité du talazoparib, mais on ne peut exclure une sensibilité plus élevée chez certains patients âgés.
Pharmacocinétique
L'exposition au talazoparib a généralement augmenté proportionnellement à la dose après l'administration quotidienne de doses multiples sur l'ensemble de l'intervalle de 0.025 mg à 2 mg. Après l'administration quotidienne répétée de 1 mg de talazoparib à des patients, la moyenne géométrique de l'aire sous la courbe de la concentration plasmatique en fonction du temps (AUC) et la concentration plasmatique maximale observée (Cmax) du talazoparib à l'état d'équilibre était respectivement de 126 ng•h/ml à 208 ng•h/ml et de 11.4 ng/ml à 19.1 ng/ml. Après une administration quotidienne répétée, les concentrations plasmatiques de talazoparib ont atteint l'état d'équilibre en 2 à 3 semaines. Le rapport d'accumulation médian du talazoparib après l'administration orale répétée de 1 mg une fois par jour se situait entre 2.3 et 5.2.
Absorption
La durée médiane jusqu'à ce que les concentrations plasmatiques maximales soient atteintes après l'administration orale de talazoparib se situait entre 1 et 2 heures selon le dosage. Aucune étude sur la biodisponibilité absolue chez l'humain n'a été réalisée. Cependant, d'après les données d'excrétion urinaire, la biodisponibilité absolue est d'au moins 54.6% et la fraction absorbée est d'au moins 68.7% (voir «Pharmacocinétique, Elimination»).
Effets des aliments: La prise du médicament avec des aliments a entrainé une réduction de la vitesse, mais pas de l'ampleur de l'absorption du talazoparib. Après une seule dose orale de 0.5 mg de talazoparib prise avec un repas à forte teneur en lipides et en calories (environ 827 calories, 57% de lipides), la Cmax moyenne du talazoparib a diminué d'environ 46%, le Tmax médian a été allongé de 1 à 4 heures, tandis que l'AUCinf n'a pas été affectée.
Distribution
Le volume de distribution apparent moyen (Vss/F) du talazoparib était de 420 l. In vitro, le talazoparib se fixe à environ 74% aux protéines plasmatiques, mais cette liaison ne dépend pas de la concentration sur une plage de concentrations allant de 0.01 µM à 1 µM.
Métabolisme
Chez l'humain, le talazoparib est métabolisé dans une faible mesure par le foie. Après l'administration orale d'une dose unique de 1 mg de talazoparib [14C] à des humains, aucun métabolite circulant n'a été détecté dans le plasma, et le talazoparib était la seule substance dérivée du médicament observée. On n'a trouvé aucun métabolite dans l'urine ou les selles représentant à lui seul plus de 10% de la dose administrée. Les voies métaboliques du talazoparib identifiées chez l'humain sont les suivantes: 1) mono-oxydation, 2) déshydrogénation, 3) conjugaison du monodesfluoro talazoparib à la cystéine et 4) glucuroconjugaison.
Elimination
L'élimination du talazoparib inchangé dans l'urine était la principale voie d'élimination. 68.7% de la dose radioactive ont été retrouvés dans l'urine (54.6% sous forme de talazoparib inchangé). 19.7% de la dose radioactive ont été retrouvés dans les selles (13.6% sous forme de talazoparib inchangé). La demi-vie plasmatique terminale moyenne du talazoparib était de 89.8 h et la clairance orale apparente moyenne (CL/F) relative à la population était de 6.45 l/h chez les patients atteints de cancer.
Cinétique pour certains groupes de patients
Troubles de la fonction hépatique
Les résultats d'une analyse pharmacocinétique de population incluant 490 patients, dont 118 patients atteints d'insuffisance hépatique légère (bilirubine totale ≤1.0x LSN et ASAT >LSN, ou bilirubine totale >1.0 à 1.5x LSN et toute ASAT), ont montré l'absence d'effet sur la PK du talazoparib d'une insuffisance hépatique légère. La PK du talazoparib n'a pas été étudiée chez les patients présentant une insuffisance hépatique modérée (bilirubine totale >1.5 à 3.0x LSN et toute ASAT) ou sévère (bilirubine totale >3.0x LSN et toute ASAT).
Troubles de la fonction rénale
D'après une analyse pharmacocinétique de population incluant 490 patients, dont 132 patients atteints d'une insuffisance rénale légère (60 ml/min ≤ ClCr <90 ml/min), 33 patients atteints d'une insuffisance rénale modérée (30 ml/min ≤ ClCr <60 ml/min), et 1 patient atteint d'une insuffisance rénale sévère (ClCr <30 ml/min), la CL/F du talazoparib était réduite de respectivement 14.4% et de 37.1% chez les patients atteints d'insuffisance rénale légère et modérée, par rapport aux patients ayant une fonction rénale normale (ClCr ≥90 ml/min) (ce qui correspond à une augmentation de l'AUC de 16.8% et 59%, respectivement). Les données disponibles sont insuffisantes pour estimer l'impact d'une insuffisance rénale sévère sur la CL/F du talazoparib dans cette population de patients. La PK du talazoparib n'a pas été étudiée chez les patients nécessitant une hémodialyse.
Enfants et adolescents
La pharmacocinétique du talazoparib n'a pas été étudiée chez les patients âgés de 18 ans ou moins.
Age, sexe, origine ethnique et poids corporel
Une analyse pharmacocinétique de population a été réalisée en utilisant les données de 490 patients atteints de cancer afin d'évaluer l'impact de l'âge (de 18 à 88 ans), du sexe (53 hommes et 437 femmes), de l'origine ethnique (361 Blancs, 41 Asiatiques, 16 Noirs, 9 autres et 63 sans précision) et du poids corporel (allant de 35.7 kg à 162 kg) sur la PK du talazoparib. Les résultats ont montré que l'âge, le sexe, l'origine ethnique et le poids corporel n'avaient aucun effet cliniquement pertinent sur la PK du talazoparib.
Données précliniques
Toxicité à long terme (ou toxicité en cas d'administration répétée)
Dans des études de toxicité en administration répétée, le talazoparib a été utilisé chez le rat et le chien pendant une période maximale de 13 semaines. Les principaux résultats étaient notamment une hypocellularité de la moelle osseuse avec une diminution dose-dépendante des cellules hématopoïétiques, une déplétion du tissu lymphoïde dans plusieurs organes, une apoptose au niveau du tractus gastro-intestinal, une nécrose des hépatocytes individuels et une atrophie et/ou des modifications dégénératives des testicules, de l'épididyme et des tubules séminifères. Ces résultats ont été observés à des concentrations plasmatiques cliniquement significatives. D'autres résultats ont été obtenus à des concentrations plasmatiques supérieures à celles cliniquement pertinentes (5x l'intervalle): une augmentation dose-dépendante de l'apoptose / la nécrose dans les ovaires. La plupart des observations histopathologiques étaient généralement réversibles, alors que les observations au niveau des testicules étaient partiellement réversibles 4 semaines après l'arrêt du traitement. Ces résultats de toxicité sont conformes à la pharmacologie du talazoparib et à son schéma de distribution dans les tissus.
Mutagénicité
Le talazoparib ne s'est pas avéré mutagène dans un test de mutation inverse sur des bactéries (test d'Ames). Le talazoparib s'est révélé clastogène dans un test d'aberrations chromosomiques in vitro sur des lymphocytes du sang périphérique humain et dans un test des micronoyaux in vivo chez le rat, lors d'expositions comparables aux doses cliniquement pertinentes. Cette clastogénicité est cohérente avec une instabilité génomique due à la pharmacologie primaire du talazoparib, ce qui indique un potentiel génotoxique chez l'humain.
Carcinogénicité
Aucune étude de carcinogénicité n'a été menée avec le talazoparib.
Toxicité sur la reproduction
Le talazoparib est tératogène et a présenté une toxicité embryofœtale chez le rat à des concentrations plasmatiques cliniquement pertinentes.
Remarques particulières
Conservation
Le médicament ne doit pas être utilisé au-delà de la date figurant après la mention «EXP» sur l'emballage.
Remarques particulières concernant le stockage
Ne pas conserver au-dessus de 30° C et tenir hors de portée des enfants.
Numéro d’autorisation
67141 (Swissmedic).
Titulaire de l’autorisation
Pfizer AG, Zürich.
Mise à jour de l’information
Décembre 2019
LLD V004
Відгуки (0)
Ви переглядали

Безкоштовна консультація досвідченого спеціаліста
Опишіть симптоми або потрібний продукт - ми допоможемо підібрати його дозування або аналог, оформити замовлення з доставкою додому або просто проконсультуємо.
Нас 14 спеціалістів і 0 ботів. Ми завжди будемо з вами на зв'язку і зможемо зв'язатися в будь-який час.

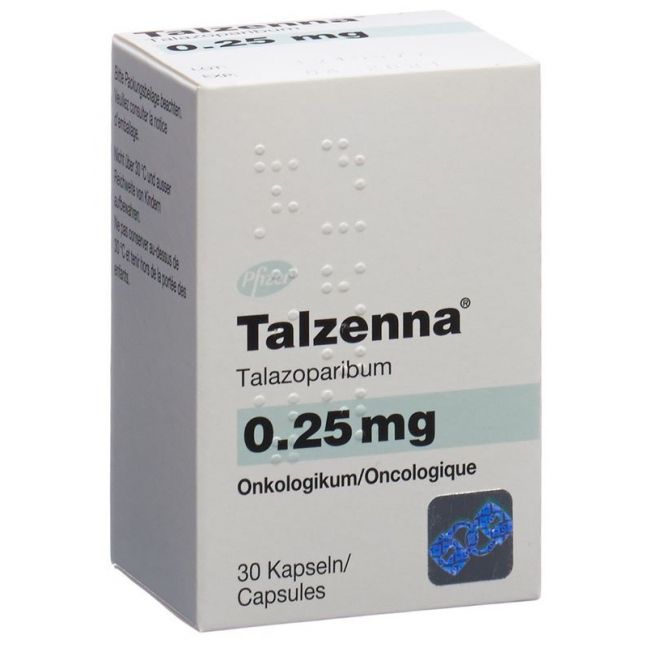
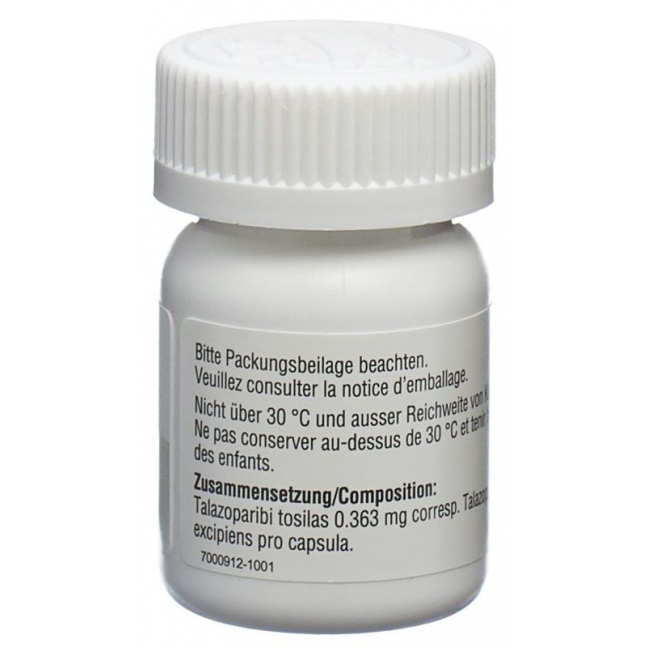


 Deutsch
Deutsch French
French Italian
Italian