

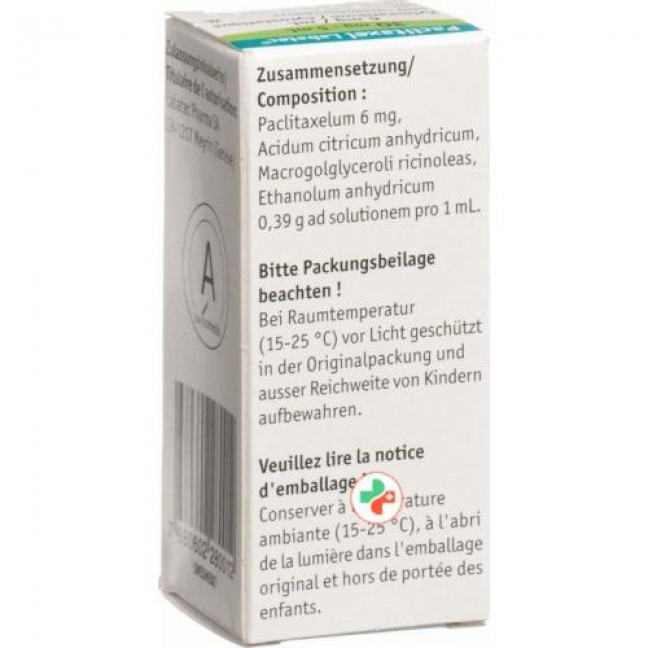
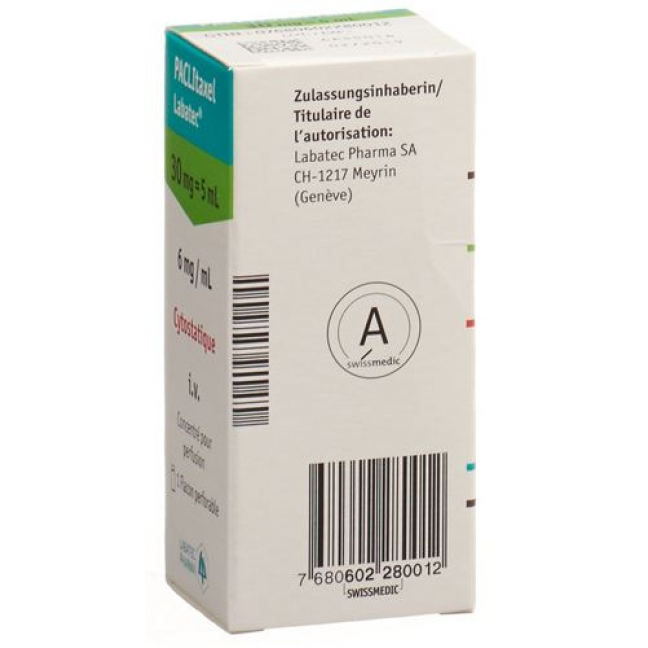
Paclitaxel 30 mg/5 ml Durchstechflasche 8 ml
Paclitaxel 30 mg/5 ml Durchstechflasche 8 ml
-
11383.12 RUB
При оплате криптовалютой:
Ваша прибыль 1138.31 RUB / 12.61 USDT

- Наличие: Нет в наличии
- Производитель: Labatec-Pharma SA
- Модель: 4670588
- ATC-код L01CD01
- EAN 7680602280012
Состав:
Paclitaxel 30 mg
Immunsuppressiv wirkende Arzneistoffe unterdrücken die Immunantwort beim Kontakt mit Krankheitserregern. Die Dissemination von Impfkeimen wird dadurch begünstigt und die Serokonversion beeinträchtigt. Auch abgeschwächte Keime können eine manifeste Infektion hervorrufen. Einzelne Infektionen durch Lebend-Impfstoffe unter immunsuppressiver Therapie wurden berichtet.
Dissemination des Impfkeims und beeinträchtigte Immunantwort möglich
Patienten, die mit Lebend-Impfstoffen geimpft werden, während ihre Immunantwort durch Immunsuppressiva unterdrückt ist, können in Einzelfällen am Impfkeim erkranken, teils lebensbedrohlich. Ausserdem kann die Serokonversion beeinträchtigt werden. Immunsuppressiv wirken die meisten Zytostatika, Mittel zur Behandlung von rheumatoider Arthritis, Psoriasis, Morbus Crohn und Multipler Sklerose sowie Stoffe zur Verhinderung der Transplantatabstossung.
Bei relevanter Immunsuppression sollen Lebend-Impfstoffe nicht gegeben werden. Die Immunantwort kann mehrere Monate nach dem Absetzen der Immunsuppressiva unterdrückt sein. Empfehlungen zum zeitlichen Abstand der Impfung zur immunsuppressiven Behandlung variieren zwischen 1 und 12 Monaten: Die jeweilige Produktinformation ist zu beachten. In einigen Fällen können anstelle der Lebend-Impfstoffe auch Tot- bzw. Toxoid-Impfstoffe (Typhus) oder geeignete Immunglobuline eingesetzt werden.
Schwerwiegende Folgen wahrscheinlich - kontraindiziert
Natalizumab, Ocrelizumab - Immunsuppressiva und ImmunmodulatorenAdditive immunsuppressive Effekte. Das Risiko, unter der Therapie mit Natalizumab eine PML zu erleiden, lag in einer schwedischen Untersuchung von etwa 100 000 Patienten in der Grössenordnung von 1 bis 5 Promille und stieg mit der Dauer der Behandlung. Bei Vorbehandlung mit Immunsuppressiva wie Azathioprin, Mitoxantron oder Methotrexat war das Risiko zwei- bis dreimal höher.
Schwere, anhaltende Immunsuppression möglich
Bei Patienten, die vor oder während der Behandlung mit Natalizumab bzw. Ocrelizumab Immunsuppressiva oder Immunmodulatoren (Interferon) erhalten, kann eine starke, anhaltende Immunsuppression auftreten, die mit einem erhöhten Risiko für Infektionen, auch für opportunistische, teils lebensbedrohliche Infektionen verbunden ist. Eine progressive multifokale Leukenzephalopathie (PML), eine Virusinfektion des ZNS, kann sich entwickeln. Eine PML führt in der Regel zu schwerer Behinderung oder zum Tod. Bei gleichzeitiger Langzeit-Therapie mit hochdosierten systemischen Glukokortikoiden ist das Risiko für schwere Infektionen erhöht.
Bei Patienten, die zuvor mit Immunsuppressiva bzw. Immunmodulatoren behandelt wurden, soll vor der Behandlung mit Natalizumab bzw. Ocrelizumab sicher gestellt sein, dass sie nicht mehr immungeschwächt sind. Die gleichzeitige Behandlung mit Immunsuppressiva ist kontraindiziert. Nach dem Absetzen von Natalizumab bleiben immunsuppressive Wirkungen noch etwa 12 Wochen bestehen. Eine akute Kurzzeit-Therapie mit systemischen Glukokortikoiden während der Behandlung mit Natalizumab bzw. Ocrelizumab ist möglich. Als Vorbehandlung gegen infusionsbedingte Reaktionen von Ocrelizumab wird Methylprednisolon empfohlen.
Schwerwiegende Folgen wahrscheinlich - kontraindiziert
Clozapin - ZytostatikaVon einer additiven Wirkung auf das Knochenmark ist auszugehen. Eine retrospektive Studie in Finnland zeigte, dass ca. 40 % aller Patienten, die unter Clozapin eine Agranulozytose entwickelten, weitere Arzneistoffe erhielten, die Agranulozytosen auslösen können. Stoffe mit dieser Nebenwirkung sind nur schwer zu benennen, da meist nur Fallberichte vorliegen. Es handelt sich um sehr viele Stoffe aus sehr unterschiedlichen Stoffgruppen.
Erhöhung des Risikos und/oder der Schwere von Granulozytopenien/Agranulozytosen
Bei gleichzeitiger Behandlung mit Clozapin und weiteren myelosuppressiven Arzneistoffen, die Agranulozytosen hervorrufen können, ist eine erhöhte Inzidenz und Schwere von Granulozytopenien und Agranulozytosen zu befürchten. Eine Agranulozytose tritt meist zu Beginn der Behandlung mit Clozapin auf, kann aber auch zu jedem späteren Zeitpunkt ausgelöst werden (siehe Kommentar).
Den Produktinformationen von Clozapin zufolge darf dieses nicht gleichzeitig mit anderen Stoffen angewandt werden, die Agranulozytosen induzieren können (Kontraindikation). Agranulozytosen sind eine schwere, aber seltene Nebenwirkung vieler lebenswichtiger Arzneistoffe. Daher können Fälle eintreten, in denen die gleichzeitige Behandlung mit Clozapin und einem dieser Arzneistoffe unumgänglich wird. In einem solchen Fall muss das Blutbild besonders engmaschig überwacht werden.
Schwerwiegende Folgen wahrscheinlich - kontraindiziert
Cladribin - Immunsuppressiva und ImmunmodulatorenAdditive immunsuppressive Effekte.
Schwere, anhaltende Immunsuppression möglich
Bei Patienten, die vor oder während der Behandlung mit Cladribin Immunsuppressiva oder Immunmodulatoren (Interferon) erhalten, kann eine schwerwiegende hämatologische Toxizität bzw. eine starke, anhaltende Immunsuppression auftreten, die mit einem erhöhten Risiko für Infektionen, auch für opportunistische, teils lebensbedrohliche Infektionen verbunden ist. Bei gleichzeitiger Langzeit-Therapie mit hochdosierten systemischen Glukokortikoiden ist das Risiko für schwere Infektionen erhöht.
Die gleichzeitige Behandlung mit Immunsuppressiva ist kontraindiziert. Bei Patienten, die zuvor mit Immunsuppressiva bzw. Immunmodulatoren behandelt wurden, soll vor der Behandlung mit Cladribin sicher gestellt sein, dass sie nicht mehr immungeschwächt sind. Eine akute Kurzzeit-Therapie mit systemischen Glukokortikoiden während der Behandlung mit Cladribin ist möglich.
Schwerwiegende Folgen wahrscheinlich - kontraindiziert
Varizellen-Lebend-Impfstoff - ImmunsuppressivaImmunsuppressiv wirkende Arzneistoffe unterdrücken die Immunantowort beim Kontakt mit Krankheitserregern. Die Dissemination von Impfkeimen wird dadurch begünstigt und die Serokonversion beeinträchtigt. Auch abgeschwächte Keime können eine manifeste Infektion hervorrufen. Einzelne Infektionen durch Lebend-Impfstoffe unter immunsuppressiver Therapie wurden berichtet.
Dissemination des Impfkeims und beeinträchtigte Immunantwort möglich
Patienten, die mit Lebend-Impfstoffen geimpft werden, während ihre Immunantwort durch Immunsuppressiva unterdrückt ist, können in Einzelfällen am Impfkeim erkranken, teils lebensbedrohlich. Ausserdem kann die Serokonversion beeinträchtigt werden. Immunsuppressiv wirken die meisten Zytostatika, Mittel zur Behandlung von rheumatoider Arthritis, Psoriasis, Morbus Crohn und Multipler Sklerose sowie Stoffe zur Verhinderung der Transplantatabstossung.
Bei relevanter Immunsuppression sollen Lebend-Impfstoffe nicht gegeben werden. Die Immunantwort kann mehrere Monate nach dem Absetzen der Immunsuppressiva unterdrückt sein. Empfehlungen zum zeitlichen Abstand der Impfung zur immunsuppressiven Behandlung variieren zwischen 1 und 12 Monaten: Die jeweilige Produktinformation ist zu beachten. In einigen Fällen können anstelle der Lebend-Impfstoffe auch Tot-Impfstoffe oder geeignete Immunglobuline eingesetzt werden.Seronegative Leukämie-Patienten sollen nur in der vollständigen hämatologischen Remission und nach Abschluss der immunsuppressiven Therapie geimpft werden.
Schwerwiegende Folgen wahrscheinlich - kontraindiziert
BCG bei Blasenkarzinom - ImmunsuppressivaImmunsuppressiv wirkende Arzneistoffe unterdrücken die Immunreaktion beim Kontakt mit Krankheitserregern. Die Dissemination von Impfkeimen wird dadurch begünstigt und die Serokonversion beeinträchtigt. Auch abgeschwächte Keime können eine manifeste Infektion hervorrufen. Einzelne Infektionen durch Lebend-Impfstoffe unter immunsuppressiver Therapie wurden berichtet.
Dissemination des Impfkeims und beeinträchtigte Immunantwort möglich
Patienten, die mit Lebend-Impfstoffen geimpft werden, während ihre Immunreaktion durch Immunsuppressiva unterdrückt ist, können in Einzelfällen am Impfkeim erkranken, teils lebensbedrohlich. Ausserdem kann die Serokonversion beeinträchtigt werden. Immunsuppressiv wirken die meisten Zytostatika, Mittel zur Behandlung von rheumatoider Arthritis, Psoriasis, Morbus Crohn und Multipler Sklerose sowie Stoffe zur Verhinderung der Transplantatabstossung.
Bei relevanter Immunsuppression sollen Lebend-Impfstoffe nicht gegeben werden. Die Immunreaktion kann mehrere Monate nach dem Absetzen der Immunsuppressiva unterdrückt sein. Empfehlungen zum zeitlichen Abstand der Impfung zur immunsuppressiven Behandlung variieren zwischen 1 und 12 Monaten: Die jeweilige Produktinformation ist zu beachten.Die BCG-Therapie des Blasenkarzinoms darf nicht während einer Immunsuppression vorgenommen werden.
Schwerwiegende Folgen wahrscheinlich - kontraindiziert
Brivudin - ImmunsuppressivaDie Wirksamkeit von Brivudin in der Dosierung von 125 mg einmal täglich über sieben Tage wurde nur bei immunkompetenten Patienten untersucht. Für die Wirksamkeit bei immunsupprimierten Patienten gibt es keine klinischen Belege.
Möglicherweise verminderte virustatische Wirksamkeit von Brivudin
Bei Patienten unter immunsuppressiver Therapie ist die virustatische Wirksamkeit von Brivudin gegen Herpes zoster unsicher. Ausserdem sind Patienten mit Immunschwäche durch eine Infektion mit Herpes zoster besonders gefährdet.
Eine Infektion mit Herpes zoster bei immungeschwächten Patienten soll nicht mit Brivudin behandelt werden. Da diese Patienten durch eine Herpes-zoster-Infektion besonders gefährdet sind, sollen sie umgehend ein Virustatikum erhalten, dessen Wirksamkeit auch bei immungeschwächten Patienten belegt ist, z. B. Aciclovir.
Nicht empfohlen (vorsichtshalber kontraindiziert)
Saccharomyces cerevisiae (boulardii) - ImmunsuppressivaImmunsuppressiv wirkende Arzneistoffe unterdrücken die Immunreaktion beim Kontakt mit Krankheitserregern. Saccharomyces-Infektionen werden dadurch begünstigt. Saccharomyces ist ein lebender Mikroorganismus, der bei abwehrgeschwächten Patienten durch Migration aus dem Magen-Darm-Trakt in den Blutkreislauf oder durch äussere Verunreinigung von Zentralvenenkathetern generalisierte Hefeinfektionen hervorrufen kann.
In Einzelfällen: Fungämien und generalisierte Hefeinfektionen
Patienten, die während einer immunsuppressiven Behandlung Hefepräparate (Saccharomyces cerevisiae bzw. boulardii) erhielten, erkrankten in Einzelfällen an Fungämien und Hefeinfektionen innerer Organe. Immunsuppressiv wirken die meisten Zytostatika, viele monoklonale Antikörper, Mittel zur Behandlung von rheumatoider Arthritis, Morbus Crohn und Multipler Sklerose sowie Stoffe zur Verhinderung der Transplantatabstossung.
Patienten mit geschwächter Immunabwehr infolge immunsuppressiver Behandlung dürfen keine Arzneimittel mit Trockenhefe aus Saccharomyces cerevisiae (boulardii) erhalten.
Nicht empfohlen (vorsichtshalber kontraindiziert)
Allergenextrakte - ImmunsuppressivaDie Wirksamkeit der spezifischen Immuntherapie setzt vermutlich ein funktionierendes Immunsystem voraus. Untersuchungen zum Einfluss einer immunsuppressiven Therapie auf die Effektivität einer Hyposensibilisierung liegen aber nicht vor.
Verminderte Wirksamkeit der Hyposensibilisierung möglich
Es wird erwartet, dass die Wirksamkeit der spezifischen Immuntherapie durch die Behandlung mit Immunsuppressiva beeinträchtigt wird.
Solange eine Immunsuppression durch immunsuppressiv wirkende Arzneimittel anhält, soll keine Hyposensibilisierung begonnen werden.
Nicht empfohlen (vorsichtshalber kontraindiziert)
Taxane - HIV-Protease-InhibitorenDer oxidative Metabolismus der Taxane wird durch CYP3A4 katalysiert. HIV-Protease-Inhibitoren, die CYP3A4 hemmen, erhöhen daher die Bioverfügbarkeit der Taxane. In einer Studie wurde die Verwendung von Ritonavir zur Erhöhung der geringen Bioverfügbarkeit von Docetaxel untersucht: Die durchschnittliche orale Bioverfügbarkeit von 75-100 mg/Tag Docetaxel wurde durch 100 mg/Tag Ritonavir von 19 % auf 39 % erhöht.
Verstärkte Toxizität der Taxane möglich
Die gleichzeitige Behandlung mit Ritonavir oder möglicherweise weiteren HIV-Protease-Inhibitoren kann die Wirkungen der Taxane (Cabazitaxel, Docetaxel, Paclitaxel) verstärken. Einzelfälle von schwerer Neutropenie, Mucositis und Hautausschlag unter Docetaxel bzw. Paclitaxel und Ritonavir wurden berichtet.
Wenn die gleichzeitige Behandlung mit Taxanen und HIV-Protease-Hemmern nicht zu vermeiden ist, sollen die Patienten besonders sorgfältig überwacht werden.
Überwachung bzw. Anpassung nötig
Taxane - Makrolid-AntibiotikaDer oxidative Metabolismus der Taxane wird teilweise durch CYP3A4 katalysiert. Makrolid-Antibiotika, die CYP3A hemmen, erhöhen daher möglicherweise die Bioverfügbarkeit der Taxane. Bei 158 Patienten mit fortgeschrittenem Lungenkrebs, die mit Docetaxel behandelt wurden, waren schwere Neutropenien 5-mal häufiger, wenn sie gleichzeitig mit Clarithromycin behandelt wurden.
Verstärkte Wirkungen der Taxane möglich
Die gleichzeitige Behandlung mit Clarithromycin, Erythromycin oder Telithromycin kann die Wirkungen von Taxanen (Cabazitaxel, Docetaxel, Paclitaxel) möglicherweise verstärken: Besonders Blutbildschäden und Hautreaktionen könnten vermehrt bzw. verstärkt auftreten.
Die gleichzeitige Behandlung mit den genannten Taxanen und Makroliden soll vermieden werden. Ist dies nicht möglich, soll sorgfältig auf toxische Reaktionen der Taxane geachtet und eine Reduktion der Taxan-Dosierung in Betracht gezogen werden.
Überwachung bzw. Anpassung nötig
Substrate (CYP2C8) - DeferasiroxDeferasirox ist ein mässiger CYP2C8-Inhibitor und kann daher die Bioverfügbarkeit von CYP2C8-Substraten erhöhen: Bei 24 gesunden Probanden erhöhte Deferasirox, 30 mg/kg täglich über 3 Tage, die AUC einer 0,5-mg-Einzeldosis Repaglinid im Schnitt auf das 2,3-Fache.
Verstärkte Wirkungen der CYP2C8-Substrate möglich
Die gleichzeitige Behandlung mit Deferasirox kann möglicherweise die Wirkungen von CYP2C8-Substraten wie Repaglinid und Paclitaxel verstärken.
Die gleichzeitige Behandlung mit Deferasirox und Repaglinid soll vermieden werden; bei gleichzeitiger Behandlung mit Deferasirox und weiteren CYP2C8-Substraten wie Paclitaxel ist Vorsicht geboten. Ist die gleichzeitige Behandlung dennoch nöig, sollen die Patienten sorgfältig auf verstärkte Wirkungen des CYP2C8-Substrats überwacht werden.
Überwachung bzw. Anpassung nötig
Anthrazykline - PaclitaxelDer genaue Mechanismus ist nicht bekannt. Wenn Paclitaxel und das Anthrazyklin in zu geringem Zeitabstand gegeben werden oder Paclitaxel vor dem Anthrazyklin gegeben wird, kann die Ausscheidung von Doxorubicin bzw. Epirubicin und deren aktiven Metaboliten verringert sein. Möglicherweise spielt der Hilfsstoff Cremophor dabei eine Rolle, der in den meisten Paclitaxel-Zubereitungen als Lösungsvermittler eingesetzt wird. Cremophor hemmt in vitro CYP3A4 und P-Glycoprotein. In einer grossangelegten Studie entwickelten ca. 5 % der Patienten, die gleichzeitig Paclitaxel und Doxorubicin erhielten, eine Herzinsuffizienz. Docetaxel hingegen zeigte in einigen Studien keinen oder nur einen geringen Effekt auf Anthrazykline, ohne deren Toxizität zu erhöhen. In einer klinischen Studie waren jedoch die Fälle von febriler Neutropenie unter Docetaxel und Doxorubicin erhöht.
Erhöhte Kardio-, Neuro- und Myelotoxizität der Anthrazykline
Die gleichzeitige Infusion von Paclitaxel kann die Toxizität von Doxorubicin bzw. Epirubicin erhöhen: Kardiomyopathie, Neurotoxizität, Stomatitis und Blutbildschäden können verstärkt bzw. vermehrt auftreten.
Paclitaxel soll 24 Stunden nach Doxorubicin bzw. Epirubicin infundiert werden. Die empfohlene Dosis für Paclitaxel ist 220 mg/m2, intravenös über 3 Stunden. Vor der gleichzeitigen Therapie mit Paclitaxel und einem Anthrazyklin und anschliessend alle 3 Monate soll eine komplette Herzuntersuchung (einschliesslich EKG, Echokardiogramm und/oder Radionuklidventrikulographie) durchgeführt werden.
Überwachung bzw. Anpassung nötig
Substrate (CYP2C8) - Lapatinib, VemurafenibLapatinib und Vemurafenib sind CYP2C8-Hemmer und können daher die Elimination von CYP2C8-Substraten beeinträchtigen. Lapatinib erhöhte die Bioverfügbarkeit von intravenös gegebenem Paclitaxel im Schnitt um 23 %. In klinischen Studien wurde eine Erhöhung der Inzidenz und Schwere von Diarrhöen und Neutropenien unter dieser Kombination beobachtet. Da Vemurafenib eine lange Halbwertszeit hat, können nach Ende der Behandlung ca. 8-9 Tage vergehen, bis die inhibitorische Wirkung auf CYP2C8 nachlässt.
Verstärkte Wirkungen der CYP2C8-Substrate
Die gleichzeitige Behandlung mit Lapatinib bzw. Vemurafenib kann die Wirkungen von CYP2C8-Substraten (Paclitaxel, Repaglinid) verstärken. Unter Paclitaxel traten vermehrt Diarrhöen und Neutropenien auf, unter Repaglinid sind vor allem Hypoglykämien zu erwarten.
Ist die gleichzeitige Behandlung mit Lapatinib bzw. Vemurafenib und CYP2C8-Substraten mit enger therapeutischer Breite (Paclitaxel, Repaglinid) nötig, müssen die Patienten sorgfältig auf verstärkte unerwünschte Wirkungen des jeweiligen Arzneistoffs beobachtet werden.
Überwachung bzw. Anpassung nötig
Tot- und Toxoid-Impfstoffe - ImmunsuppressivaDie Serokonversion kann durch eine immunsuppressive Therapie beeinträchtigt werden. Die Studienlage ist sehr diskrepant. Studien zur Gabe von Influenza-Impfstoffen bei Patienten, die nach einer Organtransplantation mit Immunsuppressiva behandelt werden, zeigten entweder eine effektive Immunantwort oder deutlich verringerte Antikörperspiegel. So verringerte Ciclosporin (Antikörper-Titer ca. 57 % im Vergleich zu gesunden Probanden), aber nicht Azathioprin (ca. 81 %), in einer Studie das Ansprechen auf eine Influenza (H3N2)-Impfung. In einer weiteren Studie entwickelten 66 % der Patienten, die eine Triple-Therapie (Ciclosporin, Steroide, Azathioprin), 84 % Patienten mit einer Doppel-Therapie (Ciclosporin, Steroide) und 100 % Patienten mit einer Ciclosporin-Monotherapie eine positive Immunantwort auf eine Hepatitis-B-Impfung. Methotrexat verringerte die Immunantwort auf eine Pneumokokken-Impfung signifikant, während die Antikörper-Spiegel auch in Patienten, die TNFalpha-Blocker erhielten, verringert waren, dabei aber keine Signifikanz erreicht wurde. Die Immunantwort auf eine Influenza-Impfung wurde weder durch Methotrexat noch durch TNFalpha-Blocker verändert.
Mangelhafter Impfschutz möglich
Die Immunantwort auf Impfungen mit Tot- oder Toxoid-Impfstoffen kann durch eine immunsuppressive Therapie beeinträchtigt werden. Immunsuppressiv wirken die meisten Zytostatika, viele monoklonale Antikörper, die in der Onkologie eingesetzt werden, sowie Stoffe zur Verhinderung der Transplantatabstossung wie Ciclosporin.
Wenn möglich, soll vor Beginn der immunsuppressiven Behandlung oder in einem behandlungsfreien Intervall geimpft werden. Impfungen mit Tot- bzw. Toxoid-Impfstoffen, z. B. die parenterale Polio-Impfung, Hepatitis-Impfungen, die Grippe-Impfung und die Pneumokokken-Impfung können indiziert sein, weil die immunsupprimierten Patienten durch eine Infektion stärker gefährdert sind. Die Immunreaktion kann aber in Abhängigkeit von der Intensität der Immunsuppression noch bis zu einem Jahr nach Absetzen unterdrückt sein.
In bestimmten Fällen Überwachung bzw. Anpassung nötig
Substrate (CYP2C8) - Enzyminhibitoren (CYP2C8)Vermutlich hemmt Teriflunomid den oxidativen Metabolismus von Repaglinid durch CYP2C8: Wiederholte Gaben von Teriflunomid erhöhten die Bioverfügbarkeit des CYP2C8-Substrats Repaglinid im Schnitt 2,4-fach. Unter Opicapon zeigte sich ein ca. 30-prozentiger Anstieg der Rate, aber nicht der Exposition von Repaglinid.
Verstärkte Wirkungen der CYP2C8-Substrate möglich
Die gleichzeitige Behandlung mit Opicapon, Leflunomid oder Teriflunomid kann die substanzspezifischen Wirkungen von CYP2C8-Substraten (Dasabuvir, Paclitaxel, Repaglinid, Pioglitazon) möglicherweise verstärken.
Während der Behandlung mit Opicapon, Leflunomid oder Teriflunomid sollen Arzneimittel, die durch CYP2C8 verstoffwechselt werden (Dasabuvir, Repaglinid, Paclitaxel, Pioglitazon) mit Vorsicht angewendet werden.
Vorsichtshalber überwachen
Taxane - Enzyminduktoren (CYP3A4), starkeDer oxidative Metabolismus von Docetaxel und Paclitaxel wird zum Teil durch CYP3A4 katalysiert. Daher werden bei gleichzeitiger Behandlung mit CYP3A4-Induktoren verminderte Plasmakonzentrationen der genannten Taxane erwartet. Ein Johanniskraut-Extrakt, dreimal täglich 300 mg über 14 Tage, verringerte bei Krebspatienten die AUC von Docetaxel, 135 mg i.v. über 60 min, im Schnitt um 12 %. Die enzyminduzierenden Antiepileptika Carbamazepin, Phenobarbital und Phenytoin verringerten bei Krebspatienten die Paclitaxel-Plasmakonzentrationen im Gleichgewicht auf etwa 30 %.
Verminderte Wirksamkeit der Taxane möglich
Die gleichzeitige Behandlung mit CYP3A4-Induktoren beeinträchtigt möglicherweise die Wirksamkeit von Docetaxel bzw. Paclitaxel.
Während der Therapie mit Docetaxel bzw. Paclitaxel sollen anstelle der CYP3A4-Induktoren alternative, nicht enzyminduzierende Arzneimittel eingesetzt werden. Ist dies nicht möglich, soll besonders auf ausreichende Wirksamkeit von Docetaxel bzw. Paclitaxel geachtet werden.
Vorsichtshalber überwachen
Paclitaxel - Enzyminhibitoren (CYP2C8)Die starken CYP2C8-Hemmer Gemfibrozil und Clopidogrel können in Form ihrer Glucuronide den oxidativen Metabolismus des CYP2C8-Substrats Paclitaxel hemmen. In einer retrospektiven Studie war das Risiko für eine Paclitaxel-induzierte Neuropathie auf das 1,7- Fache erhöht, wenn die Patienten gleichzeitig mit Clopidogrel behandelt wurden, unter Hochdosis-Paclitaxel stieg das Risiko auf das 2,3-Fache. Zu einer Wechselwirkung zwischen Paclitaxel und Gemfibrozil liegen bisher keine Daten vor.
Verstärkte Wirkungen von Paclitaxel möglich
CYP2C8-Inhibitoren (Gemfibrozil, Clopidogrel) können die Wirkungen von Paclitaxel verstärken. Unter anderem können Blutbildschäden (Neutropenie), periphere Neurotoxizität und Mukositis vermehrt bzw. verstärkt auftreten.
Paclitaxel und Gemfibrozil bzw. Clopidogrel sollen nur unter sehr sorgfältiger Beobachtung der Patienten gleichzeitig eingesetzt werden; die Dosis von Paclitaxel muss nach Bedarf verringert werden.
Vorsichtshalber überwachen
Paclitaxel - Enzyminhibitoren (CYP3A4), starkeDer Metabolismus von Paclitaxel wird teilweise durch CYP2C8 und in geringerem Ausmass durch CYP3A4 katalysiert. Daher wird angenommen, dass starke CYP3A4-Hemmer den oxidativen Metabolismus von Paclitaxel hemmen können. Eine kleine Studie zeigte keine pharmakokinetische Wechselwirkung zwischen Ketoconazol und Paclitaxel. Weitere Daten liegen nicht vor.
Verstärkte Wirkungen von Paclitaxel nicht auszuschliessen
Die Behandlung mit starken CYP3A4-Inhibitoren (Boceprevir, Cobicistat, Cimetidin, Itraconazol, Ketoconazol, Posaconazol, Telaprevir, Voriconazol) kann möglicherweise die Wirkungen von Paclitaxel verstärken. Unter anderen könnten Blutbildschäden und Hautreaktionen vermehrt bzw. verstärkt auftreten.
Paclitaxel soll nur unter sorgfältiger Beobachtung der Patienten gleichzeitig mit starken CYP3A4-Hemmern eingesetzt werden.
Vorsichtshalber überwachen
Наведите телефон на qr-код

Поделиться в социальных сетях
Отзывов (0)
Написать отзыв
Похожие товары
Ланвис 40 мг 25 таблеток
Что такое Ланвис и когда он используется?Ланвис содержит тиогуанин в качестве активного ингредиента...
28105.63 RUB
Литалир 500 мг 100 капсул
Что такое Литалир и когда он используется?Литалир следует использовать только по назначению врача и ..
21892.07 RUB
Метотрексат Пфайзер раствор для инъекций 25 / 1 мл 1 флакон 1 мл
СоставАктивные ингредиентыMethotrexatum ut Methotrexatum natricum.Вспомогательные материалыТаблетки..
3164.71 RUB
Метотрексат Фармос 5 мг/2 мл 10 флаконов по 2 мл
СоставАктивные ингредиентыМетотрексат.Вспомогательные материалыТаблетки : Лактозы моногидрат E..
10077.79 RUB
Пури-Нетол 50 мг 25 таблеток
Что такое Пури-Нетол и когда его используют?Пури-Нетол содержит активный ингредиент 6-меркапто..
20646.08 RUB
Эстрацит 140 мг 100 капсул
Что такое Эстрацит и когда он используется?Эстрацит содержит активное вещество эстрамустин фосфат.&n..
48721.21 RUB
Вы смотрели

Бесплатная консультация опытного специалиста
Опишите симптомы или нужный препарат – мы поможем подобрать его дозировку или аналог, оформим заказ с доставкой на дом или просто проконсультируем.
Нас 14 специалистов и 0 ботов. Мы всегда будем с вами на связи и сможем связаться в любое время.
Хит продаж
ГерпоТерм ручка от герпеса
Код продукта: 7798882Herpotherm® — нагревательная ручка Герпес не только некрасив, но и может быть очень болезненным. Со..
8691.98 RUB
Алгифор Доло Джуниор суспензия 100 мг / 5 мл флакон 200 мл
Код продукта: 6247279Что такое суспензия Алгифор Доло Джуниор и когда она используется?Алгифор Доло Джуниор суспензия со..
3747.12 RUB
Альпинамед Коготь Дьявола гель 100 мл
Код продукта: 3237197Гель Альпинамед Коготь Дьявола содержит комбинацию экстракта когтя дьявола (Harpagophytum procumbens..
4028.80 RUB
Аспирин-C (с витамином С) 20 шипучих таблеток
Код продукта: 1258605Что такое Аспирин-С и когда он используется?Аспирин-С содержит активные ингредиенты ацетилсалицилову..
5657.68 RUB
Бисольвон Фито Комплит сироп от кашля 94 мл
Код продукта: 7402635Бисольвон Фито Комплит подходит для лечения сухого кашля (раздражительный кашель) и мокрого кашля (..
3094.79 RUB
Бургерштейн B-комплекс 100 таблеток
Код продукта: 4854621Бургерштейн В-Комплекс - это пищевая добавка, которая рекомендуется во всех ситуациях, когда требуют..
5846.68 RUB
Бургерштейн Витамин Д3 100 капсул
Код продукта: 6091601Бургерштейн Витамин Д3 - это пищевая добавка, которая компенсирует недостаточную выработку витамина ..
3477.47 RUB
Бургерштейн Витамин С Ретард 500 мг 100 капсул
Код продукта: 6739189Что такое Бургерштейн Витамин С Ретард и когда он используется?Бургерштейн Витамин С Ретард содержи..
8113.58 RUB
Бургерштейн Омега-3 ДГК (докозагексаеновая кислота) 100 капсул
Код продукта: 4048920Бургерштейн Омега-3 ДГК - это высококонцентрированный и чистый рыбий жир, который особенно ..
9477.85 RUB
Бургерштейн Спорт 120 таблеток
Код продукта: 3953901Бургерштейн Спорт - это мультивитаминно-минеральная основа, которая была разработана специально д..
11671.06 RUB
Бургерштейн МагнийВитал 120 таблеток
Код продукта: 5377991Бургерштейн МагнийВитал - это пищевая добавка с расслабляющим действием на всю мускулатуру. Ма..
7449.07 RUB
Панадол Экстра 500 мг 10 таблеток покрытых оболочкой
Код продукта: 1004719Что такое Панадол Экстра и когда он используется?Панадол Экстра содержит анальгетик парацетамол и ко..
3162.85 RUB
Претувал Грипп и Простуда 20 таблеток покрытых оболочкой
Код продукта: 6642981Что такое Претувал Грипп и Простуда и когда он используется?Претувал Грипп и Простуда - препарат дл..
5874.56 RUB